RESUMO
OBJETIVOS: mensurar a prevalência de intervenções e/ou complicações a partir dos critérios estabelecidos pelo Termômetro de Segurança da Maternidade (TSM) e avaliar associações com fatores sociodemográficos, clínicos e obstétricos.
MÉTODOS: estudo observacional prospectivo realizado com puérperas internadas na maternidade de hospital terciário, de 10 de outubro a 30 de dezembro de 2020. Foram coletados dados do prontuário e de questionários autoaplicáveis de 260 pacientes.
RESULTADOS: um cuidado livre de intervenções/complicações foi detectado em 17,7% das participantes, 66,9% apresentaram baixa temperatura (até uma intervenção/complicação) e 33,1% tiveram alta temperatura de intervenções/complicações (2 ou mais). A intervenção mais frequente foi a denominada “cicatriz”, sendo que 38,5% tiveram cicatriz abdominal (cesariana) e 26,5% tiveram “cicatriz” perineal (laceração de 2º grau ou mais – espontânea ou por episiotomia). O segundo dano mais frequente foi o relacionado à percepção de segurança (30%), seguido de complicações do recém-nascido (12,3%), infecção (11,2%), e hemorragia (9,2%). Houve associação de ter alta temperatura com ser de classe social A ou B, ter cesárea anterior e ser internada na gestação.
CONCLUSÕES: das mulheres participantes, um terço teve duas ou mais complicações/intervenções (alta temperatura no TSM), estiveram relacionados a essa temperatura: ser de classe social A ou B, ter cesárea anterior e ser internada ao longo da gestação.
Palavras-chave:
Período pós-parto, COVID-19, Segurança do paciente
ABSTRACT
OBJECTIVES: measuring the prevalence of interventions and/or complications based on the Maternity Safety Thermometer (MST) criteria and verifying associations with sociodemographic, clinical, and obstetric factors.
METHODS: prospective observational study conducted with postpartum women admitted to the maternity ward of a tertiary hospital, from October 10th to December 30th, 2020. Data were collected from medical records and self-administered questionnaires from 260 patients.
RESULTS: harm-free care was detected in 17.7% of participants, 66.9% had low-temperature damage (one or less intervention/complication) and 33.1% of patients had elevated temperature damage (two or more intervention/complication). The most frequent intervention was the “scar”, given that 38.5% had abdominal scarring (cesarean section) and 26.5% had perineal scarring (2nd-degree tear or greater – spontaneous or by episiotomy). The second most frequent MST item was related to the perception of safety (30%), followed by complications to the newborn (12.3%), infection (11.2%), and hemorrhage (9.2%). Factors related to high temperature were: being of social class A or B, having a previous cesarean section, and being hospitalized during pregnancy.
CONCLUSIONS: one-third of the participating women had two or more complications/interventions (high temperature by the MST), factors that are related to this temperature were: being of social class A or B, having a previous cesarean section, and being hospitalized during pregnancy.
Keywords:
Postpartum, COVID-19, Patient safety
IntroduçãoA assistência ao trabalho de parto passou por diversas modificações nas últimas décadas. Houve um aumento do uso de diversas práticas para regular e monitorar um processo fisiológico.
1 O objetivo principal dessas práticas seria melhorar os resultados perinatais. Mas há intervenções que, quando realizadas sem indicação clínica, comprometem negativamente a experiência do parto pela mulher,
1 e levam a piores resultados materno-fetais.
2Mensurar quantas e quais intervenções são realizadas, assim como mensurar complicações é um desafio, já que a maioria dos estudos é focada em uma intervenção, por exemplo, taxa de cesarianas,
3 em uma complicação, por exemplo hemorragia
4 ou infecção
5 ou em morbidade materna grave ou
near miss.
6 É preciso adotar instrumentos que permitam mensurar intervenções e complicações simultaneamente, já que os eventos estão relacionados, ou seja, mais intervenções aumentam o número de complicações, mas também gestantes com mais complicações em geral necessitam de mais intervenções.
O termômetro de segurança da maternidade (TSM) é um instrumento de mensuração proposto na Inglaterra e serve, justamente, para mensurar a “temperatura de complicações/intervenções” de grupos de pacientes, serviço ou região.
7-9 Esse instrumento faz parte de um programa iniciado em 2010, denominado “
Quality, Innovation, Productivity and Prevention National Program”
(QIPP) que visa a melhoria da assistência à saúde e redução de custos.
10 A iniciativa foi criada devido aos dados de que aproximadamente 10% da população inglesa havia experimentado alguma lesão causada pela assistência à saúde, gerando efeitos adversos sobre o bem estar físico, mental e social.
8,10O TSM já foi traduzido e validado em português.
9 Os tópicos mensurados com o instrumento incluem trauma perineal (episiotomia ou trauma espontâneo) e abdominal (cesárea ou laparotomia), hemorragia pós-parto, infecção materna, saúde do bebê (pontuação de Apgar no quinto minuto inferior a sete e admissão em Unidade Neonatal) e a percepção de segurança pelas mulheres.
9 Uma assistência obstétrica com “alta temperatura” ocorre quando as mulheres e bebês são submetidas a mais intervenções e/ou sofrem mais complicações, em comparação com uma assistência com “baixa temperatura” na qual esses eventos ocorrem com menos frequência.
8,9 O instrumento permite comparar essas temperaturas ao longo do tempo e em diversas instituições e identificar características de pacientes propensas a ter complicações ou sofrer intervenções. O termômetro, no entanto, não avalia a indicação de cada intervenção mensurada, nem se a complicação apresentada era prevenível ou não, apenas mede a prevalência dos itens analisados.
8,9A pandemia de COVID-19 trouxe novos desafios na assistência à saúde em geral e também na assistência a gestantes e puérperas. Por exemplo, houve modificações no funcionamento dos locais de atendimento, dificuldades de acesso ao sistema de saúde, inclusive ao pré-natal, diminuição do número de profissionais disponíveis para assistência obstétrica, por realocação da força de trabalho para atuar diretamente na pandemia e afastamentos, falta de financiamento, materiais, vagas em hospitais e UTIs.
11-13 Além disso, a infecção pelo COVID-19 em si teve impacto significativo na saúde materna, com aumento da mortalidade materna e da necessidade de internação de gestantes e puérperas em UTIs.
14 No entanto, o impacto da pandemia na assistência ao parto, particularmente em mulheres não infectadas, ainda não foi estudado.
Conhecer as taxas de intervenções e/ou complicações nos diversos tópicos propostos pelo termômetro de segurança da maternidade e as características das mulheres sujeitas uma maior quantidade de danos e intervenções pode ajudar a planejar políticas de saúde específicas para modificar os indicadores.
8 Também é necessário estabelecer a frequência dessas intervenções/complicações na população obstétrica não infectada pelo COVID-19 atendida na vigência da pandemia. Este estudo tem como objetivo avaliar as intervenções e complicações obstétricas de um Hospital Universitário no Sul do Brasil através do Termômetro de Segurança da Maternidade, durante a pandemia de COVID-19 em mulheres não infectadas.
MétodosEstudo observacional prospectivo realizado com puérperas internadas no Hospital Universitário Polydoro Ernani de São Thiago da Universidade Federal de Santa Catarina (HU-UFSC). Trata-se de um hospital terciário referência, vinculado à rede EBSERH e que atende exclusivamente pelo Sistema Único de Saúde. O hospital não foi um centro de referência para casos de COVID-19. Os dados foram coletados de 10 de outubro de 2020 a 30 de dezembro de 2020 (em vigência da Pandemia de COVID-19 e ainda sem vacinação disponível).
Foram consideradas elegíveis para o estudo: puérperas que tiveram seus filhos no HU com conceptos pesando >500g e/ou idade gestacional >22 semanas, internadas na enfermaria de alojamento conjunto ou enfermaria de ginecologia. Excluíram-se do estudo mulheres que possuíam distúrbio mental grave, pariram fora do hospital e se recusaram a participar do estudo.
Para o cálculo amostral foi adotada uma abordagem de estimativa de parâmetro populacional, com IC95%, margem de erro de 5% e proporção esperada na população de cuidado livre de danos de 18,6%,
9 e calculou-se uma amostra necessária de 233 mulheres. Para maior segurança, em caso de exclusão de participantes, inconsistência e/ou não preenchimento de variáveis, optou-se por incluir todas as mulheres que correspondiam aos critérios de inclusão no período da coleta de dados.
Após seleção pelos critérios de inclusão, exclusão, leitura e assinatura do termo de consentimento livre e esclarecido, foi entregue para autopreenchimento um questionário criado para a pesquisa e pré-testado em amostra semelhante à população do estudo. O questionário continha questões abertas e de múltipla escolha para resposta. O questionário foi aplicado no momento da alta da puérpera e estava em português se a mulher era fluente no idioma ou com tradução do instrumento em inglês, espanhol e francês para pacientes não lusófonas.
Os dados foram coletados através desse questionário autopreenchido e de dados do prontuário, coletados pelos pesquisadores durante a internação da puérpera. Os dados coletados foram digitados em uma planilha no programa excel 2007, e houve dupla verificação dos dados de prontuário para diminuir a possibilidade de erros. Os dados foram checados para verificação de inconsistências e as variáveis sem preenchimento foram excluídas da análise. Se o questionário ou a planilha de digitação de dados tivesse mais de 50% das variáveis não preenchidas, o caso seria excluído da análise.
No questionário foram coletadas as variáveis: idade, cor da pele, nacionalidade, escolaridade, situação socioeconômica (através do “Critério Brasil” da Associação Brasileira de Empresas de Pesquisa – ABEP
15), situação conjugal, situação laboral, se teve COVID-19 durante a gestação, antecedentes obstétricos e clínicos pessoais, informações sobre o pré-natal (adequabilidade avaliada seguindo o índice de Kessner
16), utilização de antibióticos após o parto ou cesárea e as opiniões da puérpera sobre o trabalho de parto, parto e pós parto, incluindo as perguntas necessárias para o critério “percepção de segurança” do termômetro, que são descritas adiante. As demais variáveis foram coletadas no prontuário médico, sendo estas: história obstétrica (partos e cesáreas anteriores), dados sobre o pré-natal, internações na gestação e complicações presentes (clinicas ou obstétricas), índice de massa corpórea (posteriormente classificado em normal ou com sobrepeso/obesidade), dados da assistência ao parto atual (presença de indução de parto e as variáveis referentes ao termômetro de segurança da maternidade, descritas adiante).
O termômetro de segurança de maternidades, originalmente escrito em inglês, utiliza a palavra “
Harm” para definir tanto intervenções quanto complicações. Nesta pesquisa utilizou-se as palavras “intervenção” e “complicação”, pelo entendimento de que a palavra “Dano” pode levar ao entendimento de má prática assistencial ou uma intervenção mal-intencionada pelo profissional assistente. Os critérios utilizados pelo instrumento para “medir a temperatura” são, presença de hemorragia, infecção, trauma (abdominal ou perineal), complicações com o recém-nascido e percepção negativa de segurança no parto e pós-parto.
Para a complicação “hemorragia” foram consideradas as mulheres que utilizaram o protocolo de hemorragia pós-parto (uso de ocitocina além da profilática, metilergometrina, misoprostol e hemoderivados) ou tinham descrição de hemorragia intra ou pós-parto – dado coletado no prontuário médico.
Para a complicação “infecção” foram consideradas as mulheres que referiram ter utilizado antibióticos após o parto e/ou as que tiveram alguma infecção descrita em prontuário.
Para a complicação relacionada ao bebê foram consideradas as mulheres que tiveram fetos natimortos e/ou neonato com Apgar menor que 7 no quinto minuto e/ou bebê encaminhado à UTI neonatal (dados coletados no prontuário).
Para a complicação referente à “percepção de segurança” foram consideradas as mulheres que responderam “sim” a qualquer uma das questões propostas para esse fim no instrumento adotado
9: “Você ficou sozinha em algum momento em que estava se sentindo preocupada no trabalho de parto” e/ou “Você ficou sozinha em algum momento em que estava preocupada após o parto?” e/ou respondeu “não” a “A equipe de assistência tratou de forma séria alguma preocupação que você referiu durante o trabalho de parto?” e/ou “A equipe de assistência tratou de forma séria alguma preocupação que você referiu após o parto?”
Para a variável “cicatriz”, os dados foram coletados no prontuário e foram consideradas as mulheres submetidas a cesariana ou laparotomia pós-parto (trauma abdominal). A variável trauma perineal tem diferentes interpretações – enquanto Melo
9 considera dano perineal apenas as lacerações graves - 3º e 4º grau, Salgado
et al.
7 considera as que tiveram episiotomia ou qualquer laceração de períneo independentemente da necessidade de sutura. Considerando que o termômetro foi desenvolvido tanto para mensurar intervenções como complicações, considerar apenas lacerações graves ou considerar toda e qualquer laceração perineal impediria estudar a relevância das episiotomias.
Inicialmente calcularam-se as prevalências de cada intervenção e/ou complicação, e a proporção de mulheres que tiveram cada temperatura proposta pelo termômetro – de zero a cinco. Para essa avaliação, o dano perineal foi calculado de três formas diferentes – considerando qualquer laceração ou sutura (espontânea ou episiotomia), considerando apenas lacerações de 2º grau ou mais (espontânea ou episiotomia) e considerando apenas lacerações graves.
Posteriormente, foi realizada uma análise de associação entre ter uma “alta temperatura” de intervenções/complicações e as variáveis sociodemográficas, clínicas, obstétricas e da assistência. Para essas análises, o dano perineal considerado foi qualquer laceração de 2º grau ou mais – espontânea ou realizada pelo profissional de saúde.
Para análise de associação considerou-se como variável dependente uma “alta temperatura” de complicações/intervenções (2 ou mais). As variáveis independentes foram: idade materna, etnia, nacionalidade, escolaridade, classe econômica, morar com cônjuge, trabalhar durante gestação, COVID-19 durante a gestação, pré-natal adequado, parto prévio, cesárea prévia, sobrepeso/obesidade, síndrome hipertensiva, indução de trabalho de parto, internação durante gestação.
Finalmente, para melhor compreensão das características que mostraram estar relacionadas com “alta temperatura”, analisou-se a associação dessas características com cada complicação ou dano do termômetro de segurança
Os dados foram analisados por meio do pacote estatístico IBM SPSS, versão 27. Todas as variáveis foram analisadas por meio de estatística descritiva (frequência absoluta, frequência relativa, mediana e desvio-padrão). Para avaliar a relação entre diversas categorias de intervenção e/ou complicação e associação das características que mostraram significância no modelo de regressão logística com uma “alta temperatura”, realizou-se o teste de qui-quadrado e, quando aplicável, o teste Exato de Fisher. Para avaliar a associação entre a variáveis sociodemográficas, clínicas e obstétricas com a presença de “alta temperatura” foi calculada a Razão de Chances. Para a análise com regressão logística binária foram consideradas todas as variáveis com
p<0,10. Para todas as análises, foi adotado nível de significância de 5%.
O estudo é parte da pesquisa “Complicações obstétricas e puerperais durante a epidemia de COVID-19” como número 5543120.7.0000.0121, aprovado pelo comitê de ética de pesquisa em seres humanos da UFSC.
ResultadosEntre 10 de outubro e 30 de dezembro de 2020, 351 mulheres que tiveram seus filhos no HU-UFSC foram elegíveis para participar da pesquisa. Destas, 91 não participaram: 53 não desejaram preencher o questionário e 38 concordaram, mas não responderam ao questionário por diversos motivos (envolvimento com cuidados com o bebê, consultas multidisciplinares ou não tiveram tempo antes da alta). O número de casos analisados, portanto, foi 260.
A média de idade da população estudada foi 28,6 anos (DP 6,4). A média da idade gestacional ao nascimento foi de 38,57 semanas (DP 2,36). A amostra apresentou grande porcentagem de mulheres com algum risco obstétrico e 10% das mulheres foram internadas durante a gestação (excluídas internações que terminaram em nascimento) (Tabela 1).
Das mulheres que tiveram parto vaginal, 16,3% tiveram períneo íntegro. As que tiveram lacerações espontâneas foram: 40,6% de 1º grau; 39,4% de 2º grau; 1,3% das mulheres tiveram lacerações de 3º grau; não houve lacerações de 4º grau nesta amostra. A episiotomia foi realizada em quatro (2,5%) mulheres, nenhuma delas teve laceração grave. Nenhuma mulher que teve cesariana sofreu complicação perineal e nenhuma mulher com complicação perineal teve laparotomia após o parto.
A Tabela 2 mostra que o número de mulheres com “alta temperatura” varia conforme o dano perineal considerado. Ao considerar qualquer laceração perineal foi detectado que 43,5% das pacientes sofreram 2 ou mais intervenções/complicações, enquanto 56,5% mulheres sofreram uma ou nenhuma complicação/intervenção, o que é classificado como “baixa temperatura”, sendo que 5% das mulheres tiveram cuidado livre de danos. Ao considerar apenas lacerações de 2º grau (espontâneas ou episiotomia) 33,1% tiveram “alta temperatura”, 66,9% tiveram “baixa temperatura” e, dentre essas, 17,7% tiveram cuidado livre de complicações/intervenções. Já considerando dano perineal apenas nas mulheres que tiveram laceração grave, as porcentagens são 26,1% e 76,8% respectivamente, com 34,2% de cuidado livre de complicações/intervenções.
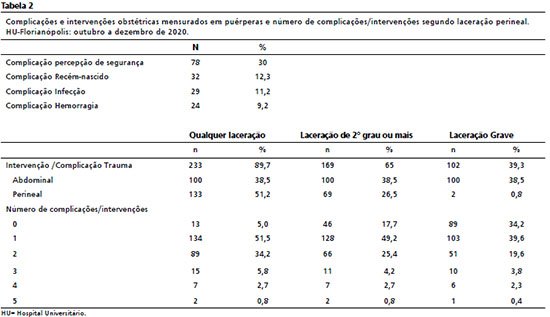
A complicação mais frequente foi a complicação por cicatriz, seguida por dano em relação à percepção de segurança, complicação por infecção, complicação em relação ao recém-nascido e aquelas relacionadas a hemorragia (Tabela 2). Entre os recém nascidos, 29 (10,8%) eram prematuros.
Pertencer à classe social mais alta, ter cesárea anterior e ter sido hospitalizada durante a gestação foram as variáveis associadas a uma “alta temperatura” de complicações/intervenções que mostraram significância no modelo ajustado. O mesmo não ocorreu entre as primigestas, variável que não manteve associação significativa com a “alta temperatura” na análise ajustada, assim como idade maior do que 35 anos e a presença de distúrbios hipertensivos. O modelo mostrou bom ajuste pelo teste de Hosmer-Lemeshow = 0,94 (Tabela 3).ww
As demais variáveis analisadas: ser menor que 19 anos ou maior de que 35 anos; ser preta, parda ou indígena; ser estrangeira; ter ensino médio completo; ter tido COVID-19 durante a gestação; já ter parido; ter pré-natal adequado; ter sobrepeso ou obesidade e ter sido submetida a indução de parto não influenciaram o desfecho (Tabela 3).
Para uma melhor compreensão dos fatores relacionados a uma “maior temperatura” entre as mulheres pertencentes a classes sociais mais altas, as que já tiveram cesariana e as internadas na gestação, cada uma destas variáveis foi analisada conforme as complicações/intervenções do termômetro de segurança. Ser de classe social A/B esteve associada com a complicação “percepção de segurança”. Ter antecedente de cesariana e ter sido internada na gestação estiveram associados com cicatriz abdominal (repetição da cesariana) e complicação com recém-nascido. (Tabela 4).
Ocorreram cinco gestações gemelares na amostra. Dessas gestações, quatro foram terminadas por cesariana e uma mulher teve parto vaginal com laceração de 2º grau. Três tiveram complicação por hemorragia presente (
p=0,006 – teste exato de Fisher) e as mesmas três mulheres tiveram complicação no neonato presente (
p=0,01), uma teve complicação por infecção e duas tiveram dano percepção (dados não tabelados).
DiscussãoNeste estudo, 260 puérperas foram avaliadas segundo o termômetro de segurança de maternidades, que é um instrumento permite avaliar a temperatura de intervenções e/ou complicações. Ressalta-se que o instrumento não avalia a necessidade ou indicação das intervenções (cesariana e episiotomia) ou a evitabilidade das complicações (lacerações perineais espontâneas, complicações com o recém-nascido, hemorragias, infecções e dano referente à percepção de segurança),
8,9 apenas sua prevalência.
A amostra estudada apresentou um cuidado sem nenhuma intervenção/complicação em 34,2% dos casos, se o dano perineal for considerado apenas para lacerações graves. Estudo similar utilizando o instrumento, realizado no Rio Grande do Norte, constatou uma prevalência de 18,6% de pacientes com assistência livre de complicações
9 e os dados do NHS da Inglaterra mostram uma assistência livre de complicações em cerca de 70% dos binômios analisados.
9 Se a complicação/intervenção de dano ao períneo considerar apenas lacerações de 2º grau ou mais, a porcentagem de mulheres com cuidado livre de danos diminui para cerca de 18%. E, se for considerado qualquer dano ao períneo (ou seja, incluindo as lacerações de 1º grau no dano perineal), o número de mulheres sem nenhuma complicação/intervenção cai para 5%. Um percentual baixo, mas maior que o mostrado com dados brasileiros de 2012, em que a assistência sem intervenções ocorreu em 2% da população.
7Neste estudo, assim como em outros estudos utilizando o instrumento, a complicação “cicatriz” foi o mais prevalente. Esta complicação considera a presença de cicatriz abdominal (cesariana ou laparotomia pós parto) ou perineal.
7-9 Neste estudo, a prevalência desse item do instrumento foi de 39,3% (considerando apenas lacerações graves), 65% (considerando lacerações graves e de 2º grau) e 89,7% (considerando qualquer laceração perineal). Nos outros estudos brasileiros, a prevalência da complicação cicatriz foi de 77%
9 e 90%.
7A taxa de cesarianas nesta amostra foi de 38,4%, menor que taxa de cesarianas geral no Brasil que em 2019 chegou à cifra de 56,3%.
3 A taxa de cesarianas registradas no hospital no período estudado é semelhante à do ano de 2019 no mesmo período,
17 mostrando que os impactos da pandemia no sistema de saúde não alteraram as taxas de cesarianas no hospital estudado.
Com relação à complicação perineal, a instituição estudada tem uma política de uso restrito de episiotomias, seguindo os protocolos da OMS e as evidências.
1,18 Entretanto, 2,5% das mulheres foram submetidas a esse procedimento, uma taxa menor que a encontrada em outras instituições
9 e na pesquisa Nascer no Brasil, em que foi relatada uma taxa de 53,5%.
2 No serviço, a taxa de episiotomia foi semelhante no período de 2014 a 2018 (2,7%), mostrando que não houve mudanças de protocolo ou atendimento com a pandemia. Como demonstrado em revisão sistemática, o uso de uma política restritiva à episiotomia não aumentou o número de lacerações graves.
18O segundo dano mais prevalente foi o de percepção materna de segurança (30%). Este é o único dano que utiliza a percepção subjetiva da mulher sobre o cuidado prestado. O instrumento utilizado tem perguntas específicas sobre se sentir sozinha e não ter suas preocupações levadas a sério.
7,9 O valor foi similar ao encontrado em um dos hospitais estudados por Melo,
9 mas menor que os demais hospitais descritos. Outras possíveis formas de satisfação ou insatisfação com a experiência não foram mensuradas. É necessário considerar que o período de coleta de dados do atual estudo foi durante a pandemia de COVID-19, quando houve uma restrição de acompanhantes para as puérperas no alojamento conjunto, o que pode ter influenciado essa percepção.
Os dados referentes à complicação do recém-nascido tiveram prevalência de 12,3%, sendo que 10,8% dos recém nascidos eram prematuros. O ítem do termômetro referente a saúde do bebê apresentou prevalência menor do que a encontrada no Nordeste (21,4%),
9 mas maior que a descrita no Sudeste do Brasil (7,7%), mas nessa foram considerados apenas os fetos a termo na amostra. Os dados referentes à prematuridade são condizentes com os encontrados neste estudo, a taxa de prematuridade no mundo é estimada em 10,6% e no Brasil em 11,2%.
19A complicação infecciosa esteve presente em 11,2% da amostra. Os valores são discrepantes entre outros estudos, sendo que nos hospitais estudados na região Nordeste a prevalência foi de 22,2%
9 e os dados da região Sudeste mostraram uma prevalência de 2,2%.
7 Até o momento não há uma prevalência absoluta de infecção puerperal em todo o Brasil, e sim trabalhos isolados de diversas instituições. Esses dados apontam taxas de infecção puerperal de 2,2 a 7,5%, dependendo das características da população estudada,
20 e deve ser considerado que existe uma tendência à subnotificação.
5 Os dados atuais também podem estar subestimados, principalmente pela falta de registro dos profissionais no prontuário e, além disso, as pacientes recebem alta hospitalar em até dois dias após o nascimento e a maioria das infecções se manifestam após este período. Pode ocorrer que as pacientes não retornem para o hospital onde houve o nascimento quando apresentam infecções puerperais, sendo acolhidas por outras instituições, aumentando a carência nos registros.
5A hemorragia ocorreu em 9,2% dos casos. O estudo que utilizou dados do Nascer no Brasil relata uma prevalência de 4,3%
7 e no Nordeste 10,4%.
9 Estudo realizado na Etiópia mostrou uma incidência de 8,8% de hemorragia pós parto primária.
4 De acordo com a Organização Mundial da Saúde, a Hemorragia Pós-parto (HPP) afeta em torno de 2% de todas as mulheres que deram à luz e está associada com até 25% de todas as mortes maternas no mundo.
21 Este dado também pode estar subestimado, já que foram encontradas dificuldades semelhantes em diferentes estudos em relação à coleta de dados em prontuários sobre perdas sanguíneas e pode haver uma dificuldade de estimar visualmente a perda sanguínea que pode interferir negativamente neste registro.
7,9,22Uma “temperatura” alta medida no termômetro (duas ou mais intervenções/complicações) ocorreu em 33,1% dos casos, e as variáveis que apresentavam um risco aumentado no modelo corrigido (que evidenciou um bom ajuste) foram: ter antecedente de cesariana, ter sido internada na gestação e pertencer à classe social A ou B.
Ter sido internada na gestação aumentou o risco de “alta temperatura” em mais de oito vezes. Supõe-se que a patologia ou complicação que indicou a internação esteja relacionada com às complicações encontradas – por exemplo, uma internação por trabalho de parto prematuro mais provavelmente cursará com o “complicação do recém-nascido”, já que o prematuro deve receber cuidados intensivos. Esse fato pode ser comprovado pelo aumento do risco de cesariana (cicatriz abdominal) e também de complicações relacionadas ao recém-nascido. O aumento de intervenções/complicações no grupo de mulheres que já tinham cesariana foi de mais de 2,5 vezes, o que pode ser explicado pela maior prevalência de uma nova cesariana nesse grupo
23 (“complicação cicatriz”) e pelo maior risco de outras complicações, como placentação anômala e rotura uterina, as quais também implicam em riscos para a prole.
23 A maternidade em estudo é um serviço terciário de referência, com maior probabilidade de que suas clientes tenham maior propensão a desencadear os eventos citados, que elevam a “temperatura” tanto individual quanto da instituição.
Ao contrário do esperado, neste estudo, houve uma associação de “alta temperatura” de complicações/intervenções com pertencer a classe econômica mais elevadas (A/B) com uma razão de chances de 2,67. Esse achado pode ser explicado porque esse grupo de mulheres teve em maior proporção o dano relacionado à percepção de segurança. Mulheres de classes sociais mais elevadas podem ter maiores expectativas e serem mais críticas em relação às atitudes da equipe de assistência.
24Os demais fatores (instrução, cor da pele, presença de sobrepeso ou obesidade, habitar com cônjuge) não influenciaram a “temperatura” do termômetro nesta amostra. As diferenças podem ser explicadas pelo tamanho da amostra não ser suficiente para mensurar qualquer diferença ou, talvez, pelas diferenças nos locais de estudo, por serem em diferentes contextos de assistência.
As poucas gestações gemelares da amostra tiveram associação com as complicações “cicatriz”, “hemorragia” e relacionadas ao recém-nascido. Revisão de literatura mostrou dados convergentes aos encontrados no atual estudo, com aumento de morbidade materna grave, near miss materno e morbi-mortalidade.
25Embora o local do estudo seja um hospital que atende 100% SUS, a população na amostra foi majoritariamente branca, com escolaridade elevada e pertencente às classes sociais A e B. Um fator a ser considerado é que tenha ocorrido um viés de seleção, em que mulheres mais instruídas tiveram maior propensão a responder o questionário da pesquisa.
Como limitação do estudo, também foi aventada a hipótese de que o registro de algumas complicações seja deficitário, principalmente em relação a infecções e hemorragia, importantes causas de óbito materno. Sendo assim, as complicações citadas podem estar subestimadas, assim como em outros estudos.
7,9 Sugere-se que medidas institucionais educativas sejam tomadas para melhorar esses registros.
Além disso, o número de mulheres avaliadas e distribuição das mulheres entre os grupos com poucas mulheres em cada braço de análise pode ter prejudicado a análise estatística. Há diferenças importantes entre este estudo e outros similares, como a exclusão de prematuros do estudo de Salgado
et al.
7 e a forma de avaliação de complicação perineal dos dois estudos similares,
7,9 dificultando as comparações.
No entanto, foi possível encontrar uma taxa de cuidado livre de intervenções e complicações maior que outros estudos, uma taxa baixa de lacerações perineais graves, que pode ser reflexo de uma política de uso muito restrito de episiotomia, e uma porcentagem de cesarianas semelhante à do ano prévio à pandemia e menor que a média brasileira.
Os dados foram coletados durante a Pandemia de COVID, mas somente há dados prévios à pandemia da taxa de cesarianas e de episiotomias, que não evidenciaram diferenças. Sugere-se que nova coleta de dados seja feita após a pandemia, para verificar se ocorreram mudanças, tanto nas intervenções quanto nas complicações.
A busca por um cuidado sem intervenções e sem complicações e pela satisfação da mulher atendida deve ser uma meta na atenção à saúde e particularmente na atenção obstétrica, já que uma experiência de parto não satisfatória acarreta riscos importantes para o binômio, que podem perdurar por anos. Mais estudos são necessários para identificar motivos e formas de solução para a percepção de inadequação do cuidado recebido por algumas mulheres.
Pelos critérios do termômetro de segurança da Maternidade, as complicações e intervenções da população estudada foram: trauma 65%, sendo 38,5% trauma abdominal (cesárea) e 26,5% trauma perineal (considendo lacerações perineais de 2º grau ou mais); complicação relacionada à percepção de segurança pela pessoa atendida 30%; complicações relacionadas ao recém nascido (12,3%); complicação infecção 11,2 % e complicação por hemorragia 9,2%. Tiveram uma alta temperatura de intervenções/complicações (mais de uma) 33,1% das participantes.
Referências1. World Health Organization (WHO). WHO recommendations: Intrapartum care for a positive childbirth experience. Geneva: WHO; 2018. [acesso em 2022 jun 12]. Disponível em:
https://www.ncbi.nlm.nih.gov/books/NBK513809/pdf/Bookshelf_NBK513809.pdf2. Leal MC, Pereira APE, Domingues RMSM, Filha MMT, Dias MAB, Nakamura-Pereira M,
et al. Intervenções obstétricas durante o trabalho de parto e parto em mulheres brasileiras de risco habitual. Cad Saúde Pública. 2014; 30 (Supl. 1): S17-32.
3. Knobel R, Lopes TJP, Menezes MO, Andreucci CB, Gieburowski JT, Takemoto MLS. Taxas de cesariana no Brasil de 2014 a 2016: Análise transversal utilizando a classificação de Robson. Rev Bras Ginecol Obstet. 2020; 42 (9): 522-8.
4. Tiruneh B, Fooladi E, McLelland G, Plummer V. Incidence, mortality, and factors associated with primary postpartum haemorrhage following in-hospital births in northwest Ethiopia. PLoS One. 2022 Apr; 17 (4): e0266345.
5. Axelsson D, Blomberg M. Prevalence of postpartum infections: a population-based observational study. Acta Obstet Gynecol Scand. 2014; 93 (10): 1065-8.
6. Herdt MCW, Magajewski FRL, Linzmeyer A, Tomazzoni RR, Domingues NP, Domingues MP. Temporal Trend of near Miss and its Regional Variations in Brazil from 2010 to 2018. Rev Bras Ginecol Obs. 2021; 43(2): 97-106.
7. Salgado HO, Queiroz MR, Santos HG, Andreucci CB, Diniz CSG. Using the Maternity Safety Thermometer to estimate harm‐free care in Southeast Brazil: A hospital‐based cohort. Birth. 2019; 46 (4): 583-91.
8. Salgado H, Souza J, Sandall J, Diniz C, Salgado HO, Souza JP,
et al. Patient Safety in Maternity Care in Brazil: The Maternity Safety Thermometer as a Tool to Improve the Quality of Care. Rev Bras Ginecol Obs. 2017; 39 (5): 199-201.
9. Melo CR. Adaptação transcultural do maternity safety thermometer para o português do Brasil. [tese] Florianópolis: Programa de Pós-graduação em Enfermagem da Universidade Federal de Santa Catarina; 2015.
10. Power M, Fogarty M, Madsen J, Fenton K, Stewart K, Brotherton A,
et al. Learning from the design and development of the NHS Safety Thermometer. Int J Qual Heal Care. 2014; 26 (3): 287-97.
11. Andreucci CB, Knobel R. Social determinants of COVID-19-related maternal deaths in Brazil. Lancet Reg Heal Am. 2021 Nov; 3: 100104.
12. Martin MM, Knobel R, Nandi V, Pereira JG, Trapani Junior A, Andreucci CB. Adequacy of Antenatal Care during the COVID-19 Pandemic: Observational Study with Postpartum Women. Rev Bras Ginecol Obstet. 2022; 44 (4): 398-408.
13. Ahmed SAKS, Ajisola M, Azeem K, Bakibinga P, Chen Y-F, Choudhury NN,
et al. Impact of the societal response to COVID-19 on access to healthcare for non-COVID-19 health issues in slum communities of Bangladesh, Kenya, Nigeria and Pakistan: results of pre-COVID and COVID-19 lockdown stakeholder engagements. BMJ Glob Health. 2020 Aug; 5 (8): e003042.
14. Siqueira TS, Silva JRS, Souza MR, Leite DCF, Edwards T, Martins-Filho PR,
et al. Spatial clusters, social determinants of health and risk of maternal mortality by COVID-19 in Brazil: a national population-based ecological study. Lancet Reg Health Am. 2021; 3: 100076.
15. Associação Brasileira de Empresas de Pesquisa (ABEP). Criterio de Classificação Econômica Brasil. São Paulo; 2018. [acesso em 2022 jun 12]. Disponível em:
https://www.abep.org/criterio-brasil16. Tomasi E, Fernandes PAA, Fischer T, Siqueira FCV, Silveira DS, Thumé E,
et al. Qualidade da atenção pré-natal na rede básica de saúde do Brasil: indicadores e desigualdades sociais. Cad Saúde Pública. 2017; 33(3): 1-11
17. Sens MLSM, Tiedje AR, Knobel R, Trapani Junior A. Avaliação do desfecho da via de parto na pandemia de COVID. In: Anais 59
o Congresso Brasileiro de Ginecologia e Obstetricia [Internet]; 17- 20 nov 2021; Rio de Janeiro (RJ): FEBRASGO; 2021. [acesso em 2022 jun 12]. Disponível em
https://www.cbgo2021.com.br/evento/cbgo2021/trabalhosaprovados/naintegra/476 18. Jiang H, Qian X, Carroli G, Garner P. Selective versus routine use of episiotomy for vaginal birth. Cochrane Database Syst Rev. 2017 Feb; 2 (2): CD000081.
19. Chawanpaiboon S, Vogel JP, Moller AB, Lumbiganon P, Petzold M, Hogan D,
et al. Global, regional, and national estimates of levels of preterm birth in 2014: a systematic review and modelling analysis. Lancet Glob Health. 2019; 7 (1): e37-46.
20. Agencia Nacional de Vigilância Sanitária (ANVISA). Medidas de Prevenção e Critérios Diagnósticos de Infecções Puerperais em Parto Vaginal e Cirurgia Cesariana. Brasília (DF): ANVISA; 2017. [acesso em 2022 jun 12]. Disponível em:
http://antigo.anvisa.gov.br/documents/33852/3507912/Caderno+8+-+Medidas+de+Preven%C3%A7%C3%A3o+e+Crit%C3%A9rios+Diagn%C3%B3sticos+de+Infec%C3%A7%C3%B5es+Puerperais+em+Parto+Vaginal+e+ Cirurgia+Cesariana/08dee73e-ffef-433f-8fb8-c5f7fc8053a021. Organização Mundial da Saúde (OMS). Recomendações da OMS para a prevenção e tratamento da hemorragia pós-parto. Geneva: OMS; 2014. [acesso em 2022 jun 12]. Disponível em:
http://apps.who.int/iris/bitstream/handle/10665/75411/9789248548505_por.pdf22. Organização Pan-americana da Saúde (OPAS). Recomendações assistenciais para prevenção, diagnóstico e tratamento da hemorragia obstétrica. Brasília (DF); 2018. [acesso em 2022 jun 12]. Disponível em:
https://iris.paho.org/bitstream/handle/10665.2/34879/9788579671241-por.pdf?sequence=1&isAllowed=y23. ACOG. ACOG Pract Bulletin Nº. 205 Vaginal Birth After Cesarean Delivery. Obstet Gynecol. 2019; 133 (2): e110-27.
24. Adnan FI, Noor NM, Mat Junoh NA. Associated factors of labor satisfaction and predictor of postnatal satisfaction in the north-east of Peninsular Malaysia. PLoS One. 2020; 15 (8): e0238310.
25. Scaranello Santana D, Garanhani Surita F, Guilherme Cecatti J. Multiple Pregnancy: Epidemiology and Association with Maternal and Perinatal Morbidity. Rev Bras Ginecol Obstet. 2018; 40: 554-62.
Recebido em 7 de Abril de 2022
Versão final apresentada em 13 de Junho de 2022
Aprovado em 10 de Agosto de 2022
Contribuição dos autores: Nandi VL e Pereira JG: concepção do projeto, coleta, organização e interpretação dos dados, redação do manuscrito. Knobel R e Martin MM: concepção do projeto, coleta e organização dos dados, correção de inconsistências, análise e interpretação de dados, redação do manuscrito. Rocha MNMC e Arruda YLG: coleta e organização dos dados, correção de inconsistências, análise e interpretação de dados, redação do manuscrito. Trapani Junior A: concepção do projeto, análise e interpretação de dados, redação do manuscrito.
Todos os autores aprovaram a versão final do artigo e declaram não haver conflito de interesse.
 ; Roxana Knobel2
; Roxana Knobel2 ; Jéssica Goedert Pereira3
; Jéssica Goedert Pereira3 ; Marie Margot Martin4
; Marie Margot Martin4 ; Mariana Nunes Miranda Carasek da Rocha5
; Mariana Nunes Miranda Carasek da Rocha5 ; Yasmin Lima Gouveia Arruda6
; Yasmin Lima Gouveia Arruda6 ; Alberto Trapani Junior7
; Alberto Trapani Junior7