RESUMO
OBJETIVOS: analisar o índice nutricional prognóstico e os fatores associados a mortalidade em crianças e adolescentescardiopatas submetidas à cirurgia cardíaca.
MÉTODOS: estudo longitudinal, retrospectivo, que incluiu 98 crianças e adolescentes cardiopatas entre zero a 14 anos e avaliou o índice nutricional prognóstico e o estado nutricional, através dos indicadores índice de massa corporal para idade, peso para estatura, peso para idade e estatura para idade. Foi realizada análise de regressão logística múltipla.
RESULTADOS: a desnutrição esteve presente em 27 pacientes, 68 foram categorizados como baixo índice nutricional prognóstico e 16 foram a óbito. Na análise ajustada, a desnutrição (OR=4,11; IC95%=1,26-13,40; p=0,019), o baixo índice de massa corporal para idade (OR=4,14; IC95%=1,26-13,61; p=0,019), o baixo peso para estatura (OR=4,15; IC95%=1,29-13,35; p=0,017) e baixo peso para idade (OR=5,20; IC95%=1,39-19,43; p=0,014) apresentaram associação com a mortalidade.
CONCLUSÃO: desnutrição, baixo índice de massa corporal para idade, peso para estatura e peso para idade mostraram associação significativa com a mortalidade. Apesar de ser um indicador do estado nutricional de fácil aplicação não foi observada associação do índice nutricional prognóstico com a mortalidade em pacientes com cardiopatias congênitas após cirurgia cardíaca.
Palavras-chave:
Estado nutricional, Mortalidade infantil, Cardiopatias, Procedimentos cirúrgicos cardíacos
ABSTRACT
OBJECTIVES: to analyze the prognostic nutritional index and factors associated with mortality in children and adolescents with heart disease who underwent cardiac surgery.
METHODS: this is a longitudinal, retrospective study that included 98 children and adolescents with heart disease from 0 to 14 years old, and assessed the prognostic nutritional index and nutritional status, through the body mass index for age, weight for height, weight for age and height for age. Multiple logistic regression analysis was performed.
RESULTS: malnutrition was present in 27 patients, 68 were categorized as having a low prognostic nutritional index and 16 died. In the adjusted analysis, malnutrition (OR=4.11; CI95%=1.26-13.40; p=0.019), the low body mass index for age (OR=4.14; CI95%=1.26-13.61; p=0.019), low weight for height (OR=4.15; CI95%=1.29-13.35; p=0.017) and low weight for age (OR=5.20; CI95%=1.39-19.43; p=0.014) were associated with mortality.
CONCLUSIONS: malnutrition, low body mass index for age, weight for height and weight for age had shown a significant association with mortality. Despite being an easily applicable indicator of nutritional status, the findings suggest no association between the prognostic nutritional index and mortality in patients with congenital heart disease after cardiac surgery.
Keywords:
Nutritional status, Infant mortality, Cardiovascular diseases, Cardiac surgical procedures
IntroduçãoA desnutrição é um fenômeno constante em crianças e adolescentescom cardiopatia, e o principal fator responsável é a utilização ineficiente de nutrientes, devido ao aumento do gasto energético em virtude das condições clínicas inerentes às alterações cardíacas.
1 Portanto, representam uma grande causa de internações recorrentes e estão associadas a altas taxas de mortalidade.
2Cerca de 80% de crianças cardiopatas precisam de intervenção cirúrgica, seja corretiva ou paliativa.
3 A evolução das técnicas cirúrgicas possibilitou maior sobrevida, mas a presença de desnutrição nestes pacientes aumenta o risco de complicações no pós-operatório devido a maior demanda metabólica.
4O estado nutricional desempenha um papel importante na incidência de morbidade e mortalidade em pós-operatório de cirurgia.
5 Desse modo, é necessário promover ações relacionadas à avaliação nutricional ainda no pré-operatório. A avaliação nutricional poderá estabelecer e até prevenir situações de risco após a cirurgia, visto que o estado nutricional inadequado no período que a antecede é muitas vezes piorado no pós-operatório.
3,6A determinação do estado nutricional é complexa, pois muitos índices são necessários para fazer uma descrição precisa e completa, como ingestão alimentar, dados antropométricos e parâmetros bioquímicos.
6 Várias ferramentas foram criadas para avaliar o estado nutricional.
7 Onodera
et al.
8 sugeriram que o Índice Nutricional Prognóstico (INP) fosse utilizado para avaliar o estado nutricional de pacientes com várias doenças.
6,9 É um indicador que quantifica os aspectos nutricionais e imunológicos a partir da albumina sérica e da Contagem Total de Linfócitos (CTL)
8 e tem sido muito utilizado para avaliar o risco de morbimortalidade operatória.
5O INP aparenta ser uma ferramenta de simples aplicação; objetivo, rápido e de fácil obtenção dos dados, poucas evidências em pediatria relatam a utilização deste indicador.
6,10 Em uma delas o INP foi avaliado como preditor de piora da função renal em crianças com doença renal crônica.
6Há apenas um estudo realizado com crianças submetidas à cirurgia cardíaca, mas não foi analisada a taxa de mortalidade como desfecho e foram incluídos apenas pacientes com menos de 18 meses de idade.
10 Devido a lacuna na literatura, o objetivo deste estudo foi analisar o INP e os fatores associados àmortalidade em crianças e adolescentes cardiopatas submetidas à cirurgia cardíaca.
MétodosEste foi um estudo longitudinal, retrospectivo, com abordagem quantitativa. A população estudada foi composta por crianças e adolescentesentre zero a 14 anos submetidas a cirurgia cardíaca entre janeiro de 2017 e maio de 2020. A pesquisa foi realizada no Hospital Universitário da Universidade Federal do Maranhão (HU-UFMA), Unidade Materno-Infantil, localizado na cidade de São Luís, que presta atendimento exclusivamente pelo Sistema Único de Saúde (SUS) e representa uma estrutura de referência para cirurgia cardíaca pediátrica no estado.
O cálculo amostral foi realizado programa Microsoft Office Excel
®, utilizando-se como base o número de pacientes que realizaram cirurgia cardíaca no setor de pediatria do hospital, no período de janeiro de 2017 a maio de 2020. Considerando-se erro amostral de 5% e nível de confiança de 95% para amostras heterogêneas, foi definido como amostra mínima 89 pacientes. Devido ao tamanho da amostra em relação
à população a coleta de dados foi realizada em todos os pacientes, posteriormente retirando-se aqueles segundo os critérios de não inclusão.
Os critérios de não inclusão foram: 1. síndromes genéticas (síndrome de Turner, síndrome de Down ou síndrome a esclarecer; 2. insuficiência renal crônica; 3.insuficiência hepática. Um total de 114 pacientes realizaram cirurgia no período avaliado, foram incluídos no estudo 98 pacientes (Figura 1).
A coleta de dados foi realizada em prontuários e em formulários específicos do Serviço de Nutrição. Os dados antropométricos, peso e estatura, foram coletados na admissão dos pacientes e os exames bioquímicos, Proteína C Reativa (PCR), albumina e CTL, foram coletados no pré-operatório.
As variáveis explicativas do estudo foram: sexo, idade (<2 anos/≥2 anos), PCR (<0,5mg/L/≥0,5mg/L), albumina, CTL, tipos de cirurgia, tipos de cardiopatia, hipertensão pulmonar (sim/não), presença de desnutrição (sim/não), peso para estatura (P/E), peso para idade (P/I), índice de massa corporal para idade (IMC/I), estatura para idade (E/I) e INP. A variável desfecho: óbito.
As cardiopatias foram categorizadas em acianogênicas e cianogênicas. As cirurgias cardíacas foram classificadas através do escore de mortalidade da
Society of Thoracic Surgeons-European Association for Cardio-Thoracic Surgery (STS-EACTS), que estratifica a mortalidade de acordo com dados para cada procedimento cirúrgico em cinco categorias.
11Os indicadores E/I (zero a 14 anos), IMC/I (zero a 14 anos), P/E (até cinco anos) e P/I (até dez anos) de todos os pacientes foram avaliados e foram classificados como desnutridos (sim/não) utilizando-se a classificação do indicador recomendado para a idade: P/E em <2 anos e IMC/I em ≥2 anos.
12 Os indicadores E/I, IMC/I, P/E e P/I foram classificados em baixo (sim/não), analisados em escore-Z, considerando-se o ponto de corte < -2, nas curvas de crescimento da Organização Mundial da Saúde (OMS) de 2006/2007 com auxílio dos softwares WHO Anthro
® versão 3.2.2 e WHO Anthro Plus
® versão 1.0.4.
O INP foi calculado usando a seguinte fórmula: 10 x valor sérico de albumina (g/dl) + 0,005 x CTL no sangue periférico (por mm³).
8 Com base neste índice, os pacientes foram divididos em dois grupos: INP alto (INP≥55) e INP baixo (INP<55).
10Para minimizar a proporção de dados faltantes no banco de dados (6%), utilizou-se a estratégia estatística de imputação múltipla. Por se tratar de variáveis quantitativas o método empregado foi o
Preditive Mean Matching. A imputação múltipla foi realizada pelo aplicativo de domínio público
Multivariate Imputation by Chained Equations (MICE) operado dentro do programa R.
13As estatísticas descritivas são demostradas como média ± desvio padrão ou mediana e intervalo interquartil, para variáveis numéricas e como frequência e proporção para as variáveis categóricas. A distribuição da normalidade das variáveis numéricas foi testada a partir do teste de Shapiro-Wilk. As variáveis com distribuição normal foram descritas como média ± desvio padrão, as demais por mediana e intervalo interquartil.
Foram realizadas análises de regressão logística simples (sem ajuste) e múltipla (ajustada) entre as variáveis do estudo (sexo, idade, idade gestacional, PCR, albumina, CTL, cardiopatia, escore de mortalidade STS-EACTS, tipo de cardiopatia, classificação INP, desnutrição, baixa E/I) e a variável desfecho (óbito). As variáveis contínuas sem evidência de linearidade com a probabilidade de óbito foram analisadasde forma categórica (idade e PCR).
A seleção das variáveis de ajuste ou confundidoras para a regressão logística múltipla, ocorreu mediante a elaboração de um modelo teórico, DAG (
Directed Acyclic Graphs) através do programa DAGitty
® (Figura 2). Os resultados são apresentados na forma de
Odds Ratio (OR) com intervalo de confiança de 95%. O
software STATA® 14.0 foi utilizado em todas as análises.
O presente estudo obteve aprovação local pelo Comitê de Ética em Pesquisa da Universidade Federal do Maranhão (parecer nº. 4.240.637, CAAE n° 36433520.1.0000.5086).
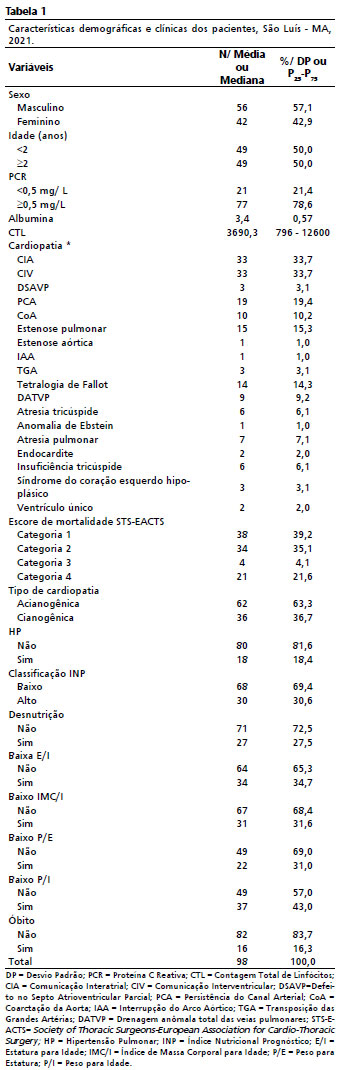
ResultadosAs características clínicas e demográficas dos pacientes cardiopatas são apresentadas na Tabela 1. Dentre os 98 participantes, a maioria foi do sexo masculino (57,1%), metade tinha menos de dois anos e a cardiopatia mais prevalente foi a comunicação interatrial (33,7%). Entre as cirurgias realizadas, 39,2%foram classificadas na categoria 1 do escore STS-EACTS e não houve cirurgia classificada na categoria 5.
Quanto ao estado nutricional no pré-operatório dos pacientes, 69,4% foram categorizados como baixo INP. A desnutrição esteve presente em 27,5% pacientes, e quando avaliada pelos indicadores, 34,7% tinham baixa E/I; 31,6%, baixo IMC/I; 31% baixo P/E; 43,0% baixo P/I. Foram a óbito 16,3% dos pacientes após a cirurgia cardíaca (Tabela 1).
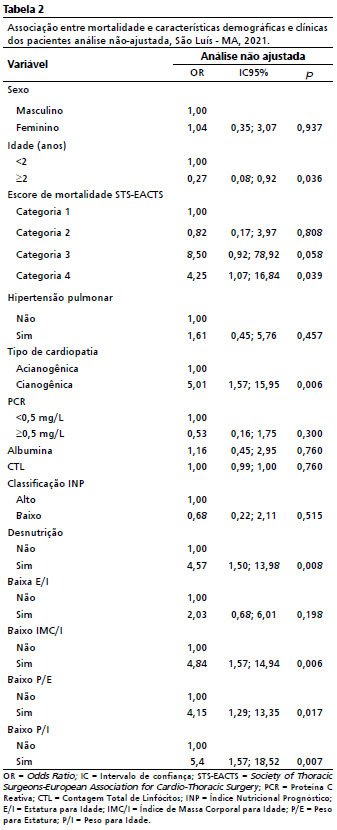
Na análise nãoajustada, a idade, o escore de mortalidade STS-EACTS, a cardiopatia cianogênica, a desnutrição, os baixos IMC/I, P/E e P/I apresentaram associação com a mortalidade (Tabela 2).
Os pacientes com idade acima de dois anos apresentaram redução de 73% nas chances de óbito (OR=0,27; IC95%=0,08-0,92;
p=0,036). A associação entre escore de mortalidade STS-EACTS e desfecho óbito foi significativa apenas na categoria 4, ou seja, as cirurgias pertencentes a essa categoria apresentaram chances aumentadas de levar os pacientes à óbito (OR=4,25; IC95%=1,07-16,84;
p=0,039). As cardiopatias cianogênicas também aumentaram as chances de óbito em até 5 vezes (OR=5,01; IC95%=1,57-15,95;
p=0,006) (Tabela 2).
Os indicadores antropométricos, baixo IMC/I (OR=4,84; IC95%=1,57-14,94;
p=0,006), baixo P/E (OR=4,15; IC95%=1,29-13,35;
p=0,017) e baixo P/I (OR=5,4; IC95%=1,57-18,52;
p=0,007) também mostraram associação com a mortalidade. Em comparação aos pacientes com adequado estado nutricional, os desnutridos apresentaram 4 vezes mais chances de óbito (OR=4,57; IC95%=1,07-16,84;
p=0,039) (Tabela 2).
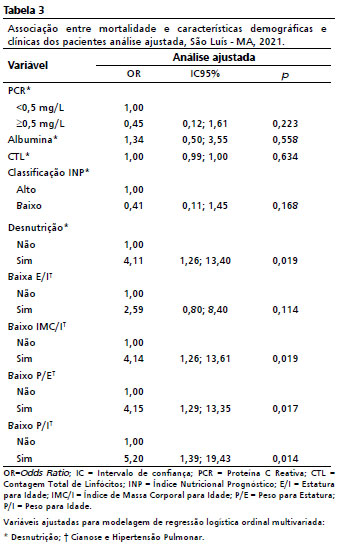
Após a análise ajustada para os fatores de confusão (Tabela 3), não houve associações do INP, PCR, albumina, CTL e E/I com a mortalidade. Os pacientes classificados como desnutridos tiveram chances aumentadas em 4 vezes de evoluir a óbito (OR=4,11; IC95%=1,26-13,40;
p=0,019).
O indicador antropométrico baixo IMC/I apresentou associação com a mortalidade mesmo após ajuste para os fatores de confusão (OR=4,14; IC95%=1,26-13,61;
p=0,019), assim como o baixo P/E (OR=4,15; IC95%=1,29-13,35;
p=0,017) e baixo P/I (OR=5,20; IC95%=1,39-19,43;
p=0,014) (Tabela 3).
DiscussãoAs cardiopatias são as malformações congênitas mais comuns em todo o mundo e são uma importante causa de morbidade e mortalidade precoce.
14 O presente estudo evidenciou que crianças mais velhas evoluíam menos a óbito após a cirurgia cardíaca. Uma das possíveis hipóteses seria que pacientes que são operados com idade mais elevada, geralmente têm cardiopatias mais simples,
15 portanto apresentam maiores chances de sobrevivência após a cirurgia.
A utilização da estratificação das cirurgias cardíacas por níveis de complexidade relativamente semelhantes, como realizada em nosso estudo, é necessária para a análise da mortalidade devido ao grande número de procedimentos cirúrgicos diferentes em pacientes com cardiopatias congênitas.
16 Concordando com os presentes resultados, um estudo comparativo entre duas ferramentas de estratificação de mortalidade, entre elas a ferramenta STS-EACTS, identificou que crianças com pontuações mais altas, ou seja, com necessidade de cirurgias mais complexas, apresentaram maior risco de mortalidade.
17Os resultados deste estudo corroboram a hipótese de que o estado nutricional pré-operatório pode ser decisivo para aumentar a chance de mortalidade após a cirurgia cardíaca.
18,19 A presença de desnutrição nos pacientes estudados aumentou em quatro vezes a chance de mortalidade, reforçando seus efeitos negativos da desnutrição já bem documentados na literatura como fator de morbimortalidade em cirurgia cardíaca.
18-21A associação descrita poderia ser explicada pela resposta metabólica no pós-operatório,caracterizada por demandas energéticas alteradas, estado inflamatório complexo e maior catabolismo proteico,
3,22 somada à desnutrição, que por si só pode prejudicar os resultados da cirurgia corretiva.
19Assim, o diagnóstico nutricional no pré-operatório de cirurgias cardíacas permite uma intervenção terapêutica precoce, com diminuição dos riscos de complicações pós-operatórias.
23 Embora esses resultados não sejam novos, eles reforçam a relevância da avaliação nutricional de rotina em pacientes com cardiopatia congênita, especialmente antes da cirurgia.
Uma das combinações da albumina com o CTL apresentadas na literatura é o INP de Onodera
et al.,
8 que é fácil de calcular
24-26 usando dados laboratoriais pré-operatórios,
25 que por sua vez são marcadores objetivos de baixo custo.
24 Inicialmente associado ao risco cirúrgico para pacientes com malignidade gastrointestinal,
8 atualmente o INP tem sido utilizado como marcador nutricional preditivo de mortalidade em pacientes com diversas doenças, como o câncer,
25,26 doença micobacteriana não-tuberculosa,
27 doença renal crônica,
28 lesões por queimaduras
29 e cardiopatias.
9,24,30Os mecanismos exatos pelos quais o INP se relaciona com o prognóstico pós-operatório não são bem compreendidos, porém alguns destes mecanismos potenciais foram relatados. Primeiramente, o nível de albumina sérica é amplamente utilizado para avaliar os aspectos nutricionais e inflamatórios sistêmicos dos pacientes
26,28,29 e em segundo lugar, os linfócitos desempenham um papel fundamental na resposta imune, suas funções e números são profundamente alterados após a ocorrência de sepse e outras lesões agudas como grandes cirurgias.
29Quanto às cirurgias cardíacas, foi observado que pacientes com doença arterial coronariana, com acompanhamento médio de sete anos, tiveram maior incidência não apenas de mortalidade por todas as causas, mas também de mortalidade cardíaca quando apresentavam menor INP pré-cirúrgico.
24Um estudo realizado com 131 pacientes acima de 18 anos, acompanhados por um ano, para investigar o impacto do INP na mortalidade por endocardite infecciosa, demonstrouassociação desse índice com a taxa de mortalidade, sendo o INP identificado como preditor independente de mortalidade durante a internação.
30 Também foi observada associação com a mortalidade em pós-operatório de cirurgia cardiovascular em pacientes adultos, além disso, o INP mais alto esteve relacionado a uma melhor sobrevida.
9No estudo atual não foi observada essa associação. Fatores como tamanho da amostra, número baixo de desfechos e faixa etária avaliada podem explicar este achado. Isso demonstra que apesar de ter um valor prognóstico bem comprovado em cirurgia abdominal e gastrointestinal,
29 há poucas evidências sobre essa ferramenta em pediatria.
Podemos citar comooutra limitação do nosso estudo os dados faltantes, que foi parcialmente resolvida pela imputação múltipla. Esse método tem sido recomendado porque a exclusão das observações com dados ausentes e restrição da análise às observações completas reduz o tamanho amostral e produz estimativas viciadas.
13Os pontos fortes incluem a análise da associação do INP com a mortalidade em crianças e adolescentes submetidas a cirurgia cardíaca, havendo indícios de que é um dos primeiros estudos a abordar tal associação, além da análise de regressão logística múltipla ajustada para as variáveis representadas pelo DAG, permitindo que os ajustessejam realizados por variáveis confundidoras, evitando-se associações espúrias.
Concluímos que a idade, o escore de mortalidade STS-EACTS, a cardiopatia cianogênica, a desnutrição, o baixo IMC/I, P/E e P/I mostraram associação significante com a mortalidade. Apesar de ser um indicador do estado nutricional de fácil aplicação não foi observada associação do INP com a mortalidade em crianças cardiopatas após cirurgia cardíaca.
Referências1. Lewis KD, Conway J, Cunningham C, Larsen BMK. Optimizing Nutrition in Pediatric Heart Failure: The Crisis Is Over and Now It’s Time to Feed. Nutr Clin Pract. 2018 Jun; 33 (3): 397-403.
2. Cappellesso VR, Aguiar AP. Cardiopatias congênitas em crianças e adolescentes: caracterização clínico-epidemiológica em um hospital infantil de Manaus-AM. Mundo Saúde. 2017 Mar; 41 (2): 144-53.
3. Souza NMG, Andrade GV, Bastos LF, Dantas AVVC, Cavalcante CTMB, Barbosa LP,
et al. Associação do estado nutricional e os desfechos clínicos em cirurgia cardíaca pediátrica. Acta Paul Enferm. 2020; 33: 1-8.
4. Silva L, Guedes JC, Simone RM, Melo V, Sousa CY. Preoperative nutritional risk through total lymphocyte content, serum albumine levels and strongkids tribal tool in children submitted to cardiac surgeries. Nutr Clin Diet Hosp. 2019; 39 (3): 50-7.
5. Hayashi J, Uchida T, Ri S, Hamasaki A, Kuroda Y, Yamashita A,
et al. Clinical significance of the prognostic nutritional index in patients undergoing cardiovascular surgery. Gen Thorac Cardiovasc Surg. 2020 Aug; 68 (8): 774-9.
6. Zhang H, Tao Y, Wang Z, Lu J, Bhatt GC. Evaluation of nutritional status and prognostic impact assessed by the prognostic nutritional index in children with chronic kidney disease. Medicine (Baltimore). 2019 Aug; 98 (34): e16713.
7. Lee SI, Ko KP, Choi CH, Park CH, Park KY, Son KH. Does the prognostic nutritional index have a predictive role in the outcomes of adult cardiac surgery? J Thorac Cardiovasc Surg. 2020 Jul; 160 (1): 145-53.
8. Onodera T, Goseki N, Kosaki G. [Prognostic nutritional index in gastrointestinal surgery of malnourished cancer patients]. 1984 Sep; 85 (9): 1001-5. Japanese
9. Cheng YL, Sung SH, Cheng HM, Hsu PF, Guo CY, Yu WC,
et al. Prognostic Nutritional Index and the Risk of Mortality in Patients With Acute Heart Failure. J Am Heart Assoc. 2017 Jun; 6 (6): e004876.
10. Wakita M, Fukatsu A, Amagai T. Nutrition assessment as a predictor of clinical outcomes for infants with cardiac surgery: Using the prognostic nutritional index. Nutr Clin Pract. 2011 Apr; 26 (2): 192-8.
11. O’Brien SM, Clarke DR, Jacobs JP, Jacobs ML, Lacour-Gayet FG, Pizarro C,
et al. An empirically based tool for analyzing mortality associated with congenital heart surgery. J Thorac Cardiovasc Surg. 2009 Nov; 138 (5): 1139-53.
12. Mehta NM, Skillman HE, Irving SY, Coss-Bu JA, Vermilyea S, Farrington EA,
et al. Guidelines for the Provision and Assessment of Nutrition Support Therapy in the Pediatric Critically Ill Patient: Society of Critical Care Medicine and American Society for Parenteral and Enteral Nutrition. J Parenter Enteral Nutr. 2017 Jul; 41 (5): 706-42.
13. Camargos VP, César CC, Caiaffa WT, Xavier CC, Proietti FA. Imputação múltipla e análise de casos completos em modelos de regressão logística: uma avaliação prática do impacto das perdas em covariáveis. Cad Saúde Pública. 2011 Dez; 27 (12): 2299-313.
14. Jortveit J, Klcovansky J, Eskedal L, Birkeland S, Døhlen G, Holmstrøm H. Endocarditis in children and adolescents with congenital heart defects: a Norwegian nationwide register-based cohort study. Arch Dis Child. 2018 Jul; 103 (7): 670-4.
15. Erikssen G, LiestØl K, Seem E, Birkeland S, Saatvedt KJ, Hoel TN,
et al. Achievements in congenital heart defect surgery : A prospective, 40-year study of 7038 patients. Circulation. 2015 Jan; 131 (4): 337-46.
16. Cavalcanti PEF, Oliveira Sá MPB, Santos CA, Esmeraldo IM, Chaves ML, Lins RFA,
et al. Estratificação da complexidade em cirurgias de cardiopatias congênitas: Comparação dos modelos Risk Adjustment for Congenital Heart Surgery (RACHS-1), escore básico de Aristóteles e escore de mortalidade da Society of Thoracic Surgeons-European Association for Cardio-Thoracic surgery (STS-EACTS). Braz J Cardiovasc Surg. 2015; 30 (2): 148-58.
17. Bobillo-Perez S, Sanchez-de-Toledo J, Segura S, Girona-Alarcon M, Mele M, Sole-Ribalta A,
et al. Risk stratification models for congenital heart surgery in children: Comparative single-center study. Congenit Heart Dis. 2019 Nov; 14 (6): 1066-77.
18. Radman M, Mack R, Barnoya J, Castañeda A, Rosales M, Azakie A,
et al. The effect of preoperative nutritional status on post-operative outcomes in children undergoing surgery for congenital heart defects in San Francisco (UCSF) and Guatemala city (UNICAR). J Thorac Cardiovasc Surg. 2014 Jan; 147 (1): 442-50.
19. Lim CYS, Lim JKB, Moorakonda RB, Ong C, Mok YH, Allen JC,
et al. The Impact of Pre-operative Nutritional Status on Outcomes Following Congenital Heart Surgery. Front Pediatr. 2019 Oct; 7: 429.
20. Le Roy C, Larios G, Springmüller D, Clavería C. Nutritional assessment in infants with congenital heart disease: Comparison of two anthropometric classifications. Rev Chil Pediatr. 2017 Dec; 88 (6): 744-50.
21. Ross F, Latham G, Joffe D, Richards M, Geiduschek J, Eisses M, et al. Preoperative malnutrition is associated with increased mortality and adverse outcomes after paediatric cardiac surgery. Cardiol Young. 2017 Nov; 27 (9): 1716-25.
22. Ruiz AJ, Buitrago G, Rodríguez N, Gómez G, Sulo S, Gómez C, et al. Clinical and economic outcomes associated with malnutrition in hospitalized patients. Clin Nutr. 2019 Jun; 38 (3): 1310-6.
23. Seltzer MH, Bastidas JA, Cooper DM, Engler P, Slocum B, Fletcher HS. Instant Nutritional Assessment. J Parenter Enter Nutr. 1979; 3 (3): 157-9.
24. Wada H, Dohi T, Miyauchi K, Jun S, Endo H, Doi S, et al. Relationship between the prognostic nutritional index and long-term clinical outcomes in patients with stable coronary artery disease. J Cardiol. 2018 Aug; 72 (2): 155-61.
25. Cadwell JB, Afonso AM, Shahrokni A. Prognostic Nutritional Index (PNI), independent of frailty is associated with six-month postoperative mortality. J Geriatr Oncol. 2020 Jun; 11 (5): 880-4.
26. Zhang W, Ye B, Liang W, Ren Y. Preoperative prognostic nutritional index is a powerful predictor of prognosis in patients with stage III ovarian cancer. Sci Rep. 2017 Aug; 7 (1): 9548.
27. Hachisu Y, Murata K, Takei K, Tsuchiya T, Tsurumaki H, Koga Y,
et al. Prognostic nutritional index as a predictor of mortality in nontuberculous mycobacterial lung disease. J Thorac Dis. 2020 Jun; 12 (6): 3101-9.
28. Barutcu Atas D, Tugcu M, Asicioglu E, Velioglu A, Arikan H, Koc M,
et al. Prognostic nutritional index is a predictor of mortality in elderly patients with chronic kidney disease. Int Urol Nephrol. 2022 May; 54 (5): 1155-62.
29. Seo YJ, Kong YG, Yu J, Park JH, Kim SJ, Kim HY,
et al. The prognostic nutritional index on postoperative day one is associated with one-year mortality after burn surgery in elderly patients. Burn Trauma. 2021; 9: tkaa043.
30. Kahraman S, Agus HZ, Kalkan AK, Uzun F, Ertürk M, Kalkan ME,
et al. Prognostic nutritional index predicts mortality in infective endocarditis. Turk Kardiyol Dern Ars. 2020 Jun; 48 (4): 392-402.
Recebido em 30 de Agosto de 2021
Versão final apresentada em 18 de Fevereiro de 2022
Aprovado em 9 de Maio de 2022
Contribuição dos autoresSilva BM: Concepção e redação do artigo; obtenção, análise e interpretação dos dados. Batista CLC, Pires BRF, Oliveira EC e Lima Jr. JRM: revisão crítica. Barros TA: obtenção dos dados. Cruvel JMS: análise e interpretação dos dados. Análise estatística e redação. Todos os autores aprovaram a versão final do artigo e declaram não haver conflito de interesse.
 ; Christyann Lima Campos Batista 2
; Christyann Lima Campos Batista 2 ; Bruna Renata Fernandes Pires 3
; Bruna Renata Fernandes Pires 3 ; Eliete Costa Oliveira 4
; Eliete Costa Oliveira 4 ; Tatiana Abreu Barros 5
; Tatiana Abreu Barros 5 ; José de Ribamar Medeiros Lima Júnior 6
; José de Ribamar Medeiros Lima Júnior 6 ; Juliana Moreira da Silva Cruvel 7
; Juliana Moreira da Silva Cruvel 7