RESUMO
OBJETIVOS: estimar o custo indireto da morte materna na perspectiva da sociedade.
MÉTODOS: realizou-se estudo do tipo custo da doença utilizando a abordagem do capital humano, que imputa como custo de produtividade o ganho perdido por cada mulher devido à morte precoce e os anos potenciais de vida perdidos (APVP) baseados na esperança de vida ao nascer. Incluíram-se todos os óbitos maternos das residentes da I Macrorregião de Pernambuco, ocorridos em 2012 e 2017, extraídos do Sistema de Informação sobre Mortalidade pós-investigação e discussão no Comitê de Mortalidade Materna. Calcularam-se os APVP, os custos pelo rendimento nominal médio per capita para região na moeda brasileira, real (R$), depois convertido para dólares, americano (US$) e internacional. Ajustou-se o custo da perda de produtividade pela taxa de desconto (3%) para obtenção do valor líquido presente.
RESULTADOS: ocorreram 119 mortes maternas, 59 em 2012, com 2.532 APVP, com custo indireto de US$ 24.681.888,92. Em 2017, houve 60 óbitos maternos, 2.395 APVP com custo indireto de US$ 18.326.149,33. Aplicando-se a taxa de desconto, o valor passou a US$ 31.605.158,76 (2012) e US$ 23.991.984,31 (2017).
CONCLUSÃO: a mortalidade materna produz elevadas perdas econômicas para a sociedade e aumenta os APVP, achados relevantes à gestão de políticas direcionadas à saúde das mulheres no ciclo gravídico puerperal.
Palavras-chave:
Custo e análise de custo, Mortalidade materna, Valor da vida, Anos potenciais de vida perdidos, Avaliação em saúde
ABSTRACT
OBJECTIVES: to estimate the indirect cost of maternal death from the perspective of society.
METHODS: A cost-of-disease study was conducted using the human capital approach, which imputes as a productivity cost the lost earnings for each woman due to premature death and the potential years of life lost (PYLL) based on life expectancy at birth. All maternal deaths of residents of the First Macroregion of Pernambuco that occurred in 2012 and 2017 were included, extracted from the Mortality Information System, post investigation and discussed by the Maternal Mortality Comitee. PYLLs were calculated, as were costs based on the average nominal per capita income for the region in Brazilian currency, Real (R$), later converted to US Dollars (US$) and International Dollars. The cost of lost productivity was adjusted by the discount rate (3%) to obtain the net present value.
RESULTS: there were 119 maternal deaths, 59 in 2012, with 2,532 PYLL, with an indirect cost of US$ 24,681,888.92. In 2017, there were 60 maternal deaths, 2,395 PYLLs, with an indirect cost of US$ 18,326,149.33. Applying the discount rate, the value rose to US$ 31,605,158.76 (2012) and US$ 23,991,984.31 (2017).
CONCLUSION: maternal mortality causes high economic losses to society and increases PYLL, findings that are relevant to the management of policies aimed at women's health in the pregnancy and postpartum cycle.
Keywords:
Cost and cost analysis, Maternal mortality, Life value, Potential years of life lost, Health evaluation
IntroduçãoA morte materna é um reflexo da ausência do direito à saúde no ciclo gravídico-puerperal, uma violação dos direitos humanos
1 e uma tragédia individual que gera custos tangíveis e intangíveis para a sociedade, o sistema de saúde e, em particular, para as famílias.
2A maioria das mortes maternas ocorre nas comunidades mais pobres e são, geralmente, por causas evitáveis. Acontecem em decorrência de dificuldades no acesso à rede de serviços de saúde associadas a falhas assistenciais no pré-natal, parto e puerpério, as quais são potencializadas pela vulnerabilidade social e individual. A probabilidade de uma mulher com até 15 anos morrer por uma causa materna é de 1:51.300 na Itália e 1:18 no Sudão.
3Diante da gravidade do problema, as Nações Unidas incluíram em pactos internacionais metas para sua redução, a exemplo dos Objetivos de Desenvolvimento Sustentável (ODS), visando alcançar a Razão de Morte Materna (RMM) global de 70 mortes por 100.000 nascidos vivos (NV) até 2030. Em 2017, na América Latina, o Chile, o Uruguai, a Costa Rica, o México e Cuba apresentaram RMM bem menores que no Brasil (60,0 mortes por 100.000 NV),
4 onde as estimativas para 2009-2011, no Nordeste, foram 80,8 por 100.000 NV e, para Pernambuco, 63,3 por 100.000 NV.
5Há muitos estudos epidemiológicos sobre morte materna, mas, são escassos na dimensão econômica, relacionando os custos à morbidade e à mortalidade materna, encontrando-se, mais frequentemente em países de média e baixa renda.
6-9 Os estudos econômicos compreendem os custos tangíveis e intangíveis. Os tangíveis diretos, dizem respeito aos gastos médico-hospitalares e não médico-hospitalares; e, os tangíveis indiretos aos economicamente mensuráveis. Os custos intangíveis estão relacionados à dor e ao sofrimento pela perda, usualmente mensurados na forma de qualidade de vida.
10Os custos indiretos são concernentes ao tempo em que a pessoa permaneceu privada do trabalho e lazer devido à doença e à morte prematura e o seu impacto sobre o mecanismo produtivo nacional. Estes, são computados quando a perspectiva é da sociedade e engloba também os custos das famílias. O valor da renda futura destas mulheres falecidas é uma
proxy da sua contribuição à sociedade assumindo que a pessoa poderia ganhar um valor constante durante toda sua vida produtiva, se não tivesse uma morte prematura.
10Apesar da falta de consenso na definição e metodologias de estudos sobre custo para análise dos serviços de saúde materna, há concordância quanto ao cálculo das perdas produtivas indiretas, que deveriam constar nesses estudos, contudo, estes não são uniformes.
9-12 Há três métodos para estimar o custo indireto, o do capital humano, indicado pelo Ministério da Saúde do Brasil (MSB); o método de fricção; e do Painel de Washington.
10 Estes estudos econômicos são necessários para organização da assistência à saúde da mulher instrumentalizando os gestores para o planejamento de intervenções prioritárias na agenda política, como também aos movimentos sociais à busca por direitos. Dessa forma, esse estudo teve como objetivo estimar os custos indiretos da morte materna na perspectiva da sociedade, no estado de Pernambuco, região nordeste do Brasil.
MétodosRealizou-se um estudo do tipo custo da doença
13 para estimar os custos indiretos das mortes maternas pela abordagem do capital humano,
10 conforme a definição da Organização Mundial da Saúde (OMS).
14 Foram incluídos todos os óbitos de mulheres residentes na I Macrorregião de Saúde de Pernambuco, ocorridos em 2012 e 2017, sob a perspectiva da sociedade. Essa região compreende 71 municípios e o arquipélago de Fernando de Noronha, correspondendo a 5,4 milhões de habitantes, o que representa mais que 50% da população estadual no período, das quais 33,7% eram mulheres em idade fértil (10 a 49 anos).
15Foram identificados 119 óbitos maternos, 59 em 2012 e 60 em 2017, no Sistema de Informação sobre Mortalidade (SIM) da Secretaria de Saúde de Pernambuco, já investigados pelas vigilâncias epidemiológicas hospitalares e municipais e discutidos pelos Comitês de Estudo da Mortalidade Materna (CEMM), estadual e do município do Recife, a capital.
16Para determinação dos custos, foram calculados os anos potenciais de vida perdidos (APVP). Adotou-se neste estudo a expectativa de vida da época para mulheres, que era de 70 anos como limite, segundo a Base de Dados do Estado de Pernambuco
17 e a abordagem do capital humano,
10 que imputa como custo da perda de produtividade de cada mulher devido à doença, deficiência, ou morte prematura, e monetiza essas perdas com base no valor presente dos seus rendimentos. O valor da renda futura das vítimas de óbito é uma
proxy à contribuição que essas mulheres dariam à sociedade, se estivessem trabalhando com saúde plena e rendimentos constantes.
10,12 Os APVP é um indicador aplicado na confrontação das causas de mortalidade prematuras e foi calculado pela técnica de Romeder e McWhinnie.
18Essa técnica utiliza uma idade limite com base na vida média da população e, para a estimativa dos APVP, organizam-se os óbitos em grupos quinquenais de idade (10-14; 15-19; 20-29; 30-39 e 40-49 anos). A seguir, calcula-se o ponto médio dos grupamentos pelo somatório da menor e maior idade do grupo e divide-se por dois. Esse ponto médio é subtraído da idade limite (no caso, 70 anos) e o resultante da diferença são os anos de vida perdidos em cada grupo etário. Esse número é multiplicado pelo quantitativo de óbito ocorrido em cada grupo e o resultado são os APVP.
Para permitir a comparação dos APVP com os de outros estudos em diferentes países, utiliza-se o coeficiente ou razão de APVP, que é a razão entre o total de APVP e a população de cada grupo por 1.000 ou 100 mil mulheres.
Para a estimativa do custo indireto foi selecionado como indicador o rendimento médio nominal de todos os trabalhos, habitualmente recebido por mês pelas pessoas
>14 anos ocupadas na semana de referência com rendimento de trabalho, calculado pelo Instituto Brasileiro de Geografia e Estatística a partir de dados da Pesquisa Nacional de Amostras de Domicílio contínua.
19 O valor do referido indicador para essa população residente da Região Metropolitana do Recife nos anos de 2012 (R$1.660,00) e 2017 (R$2.113,50)
19 foi multiplicado pelos APVP do grupo etário. Dessa forma, calculou-se o custo da perda de produtividade total,
per capita e por grupo etário de óbito nos anos selecionados, na moeda brasileira, real (R$).
Para efeito de comparação internacional, estes custos foram convertidos ao dólar americano pela taxa de câmbio do Banco Central do Brasil do último dia dos anos 2012 e 2017 (US$1,00 = R$ 2,0435 e R$3,3080, respectivamente).
20 Os custos em R$ também foram convertidos para o dólar internacional (Int$) pelos valores (1 Int$ = R$1,61 em 2012 e R$2,21 em 2017), visto que alguns países publicam seus resultados nessa moeda. O dólar internacional é um indicador utilizado para equiparar o poder de compra das diferentes moedas no mundo e utiliza a paridade do preço de compra (PPC). O fator de conversão PPC é um deflator de preços e conversor de moeda que elimina os efeitos das diferenças nos níveis de preços entre países.
21Ao custo indireto total de cada ano foi aplicada a taxa de desconto para obter o valor futuro (VF) nos anos estudados pela fórmula [VF=VA (1+taxa de desconto)], onde VA é o valor atual dos respectivos anos, 2012 e 2017. Essa taxa está indicada quando há necessidade de comparar valores em diferentes pontos do tempo
11 e o resultado é o valor líquido presente deste custo futuro. Foram aplicadas as taxas de desconto de 5% ao ano, conforme recomenda o MSB
10 e de 3%, também chamada de taxa de desconto social, como caso base para os custos.
11Esse estudo foi aprovado pelo Comitê de Ética em Pesquisa do Instituto de Medicina Integral Prof. Fernando Figueira pelo parecer n
o 2.457.335/2017, com certificado de apresentação para apreciação ética (CAAE) nº 72815317.4.0000.5201.
ResultadosNa I Macrorregião de Saúde pernambucana ocorreram 119 mortes nos anos analisados e a média de anos perdidos por mulher foi 43 (2012) e 40 anos (2017).
Os resultados referentes ao ano de 2012 quando morreram 59 mulheres por causas maternas distribuídas nas diversas faixas etárias que totalizou 2.532 APVP e coeficiente de APVP de 0,85/1000 mulheres. O maior número de óbitos maternos ocorreu em mulheres com idade entre 20-24 anos, que acumulou os maiores APVP (720), com coeficiente de APVP mais elevado (1,74/1000 mulheres) e os menores 0,08 e 0,09 para os grupos de idade 40-44 e 45-49 anos. Os 59 óbitos precoces por estas causas corresponderam a uma perda de produtividade, no valor de US$ 24.681.888,92 com perda média por óbito de US$ 418.333,10 (Tabela 1).
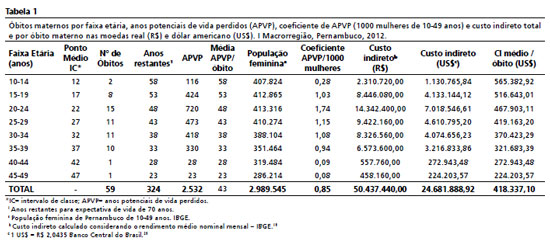
No ano de 2017, ocorreram 60 óbitos, nenhum nas faixas extremas (10-14 e 45-49), com 2.395 APVP e coeficiente de APVP de 0,79/1000 mulheres. O maior número de óbitos (19) e APVP (627) foram das mulheres falecidas entre 35-39 anos, com coeficiente de APVP de 1,63/1000 mulheres, o dobro do total encontrado para a amostra analisada. Os óbitos das mulheres por causas maternas totalizaram uma perda produtiva de US$ 18.362.149,33 e um valor médio de US$ 306.035,82 por óbito materno (Tabela 2).
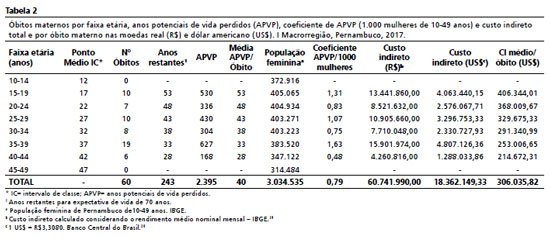
Com aplicação da taxa de desconto de 5%, em 2012, encontrou-se o custo de US$ 27.710.356,69 para o valor de perda futura das 59 mulheres falecidas e com acréscimo da taxa de 3%, o valor passou a US$ 31.605.158,76. Em 2017, com o desconto de 5% o custo indireto foi US$ 20.969.574,53, equivalendo às perdas futuras e com o desconto social (3%), o custo indireto passou a US$ 23.991.984,31. Convertendo-se as perdas em real (R$) para dólar internacional (Int$) o resultado para 2012 foi Int$ 31.327.602,48 e para 2017, Int$ 27.485.063,35 (Tabela 3).
DiscussãoOs 119 óbitos maternos na I Macrorregião de Pernambuco resultaram em altos APVP, com maiores perdas nas faixas de 20–24 anos em 2012 e 30–35 anos em 2017, evidenciando o impacto da morte prematura de mulheres em idade produtiva. O valor da perda de produtividade foi mais elevado quando expresso em reais (R$) do que em dólares (US$), reflexo da desvalorização da moeda brasileira no período. A variação foi de 38,2% em dólar e 27,1% em dólar internacional (Int$), o que demonstra a utilidade da conversão pela paridade do poder de compra (PPC) para comparações internacionais.
Em países de alta renda, como o Canadá, os APVP são amplamente utilizados para monitorar a mortalidade prematura e subsidiar políticas de saúde.
22 A aplicação desse indicador a mortes maternas, embora incomum, permite estimar perdas econômicas e avaliar o desempenho de sistemas de saúde, especialmente, em contextos de vulnerabilidade social.
23,24 As perdas econômicas para a sociedade são maiores quando a morte é precoce, como no presente estudo, com maior ônus financeiro pela ocorrência na idade produtiva, consequentemente, mais APVP e maior custo por morte para os sistemas de saúde.
23,24Os custos indiretos das mortes maternas representam uma carga importante de perdas econômicas para a sociedade, sobretudo em países de média e baixa renda, onde as perdas produtivas são maiores.
24 O monitoramento dos APVP e das perdas de produtividade possibilitam avaliar as políticas, identificar os avanços e desafios, orientar intervenções multissetoriais e fortalecer o
advocacy por maior investimento em saúde materna.
24Alguns estudos sobre mortes maternas e carga global da doença utilizam os APVP e calculam os custos das perdas de produtividade pela renda; outros, pelo PIB
per capita (Produto Interno Bruto).
4,25 Estudos africanos indicam que os óbitos maternos reduzem o PIB regional em bilhões de dólares, revelando o papel econômico das mulheres.
24 Em Cabo Verde, entre 2016 e 2020, as causas maternas responderam por 0,8% dos óbitos femininos, com 1.183 APVP e custo de US$ 26.116,00 por morte, a maior média de custos entre os custos indiretos de todas as causas, dez vezes menor que o observado em Pernambuco.
23 No México, estudo hospitalar de 49 mortes maternas entre 2011 e 2014 estimou 1.535 APVP e média de 31 anos perdidos, inferior à média pernambucana (40 anos) em estudo de base populacional.
7O
Global Burden of Disease de 2016 registrou coeficiente de 166,7 APVP padronizado por idade e por causas maternas, por 100 mil óbitos maternos,
25 valor inferior ao observado neste estudo (174,2 e 163,4/100.000 nos grupos etários de 20–24 em 2012 e 35–39 anos em 2017, respectivamente), reforçando a magnitude do impacto econômico e social das mortes maternas precoces na região analisada.
O valor estatístico de uma vida, do inglês
value of statistical life (VSL) expressa a disposição social para pagar pela prevenção de mortes, sendo um dado essencial para o cálculo de benefícios de políticas que afetam o risco de morte ou seu excesso. No Brasil, não se identificou essa abordagem em estudos de custo-benefício, especificamente para prevenção da morte materna, como no Equador
26 e nos Estados Unidos da América (EUA).
27 Nesses países aplicaram esse conceito à mortalidade materna, estimando valores de US$ 352.000,00 por vida e US$ 176,00 anuais por prevenção de morte materna, respectivamente.
26,27 Esses achados mostram que os custos das perdas produtivas superam os investimentos em prevenção. Enquanto os EUA registraram US$7,9 bilhões de perdas econômicas e 32.824 APVP em 658 mortes maternas (2018–2020),
27 a I Macrorregião de Pernambuco apresentou US$ 43 milhões em perdas e 4.927 APVP para 119 óbitos, o que confirma o relevante peso econômico mesmo em contexto regional.
Os benefícios indiretos econômicos de uma intervenção efetiva em saúde significam ganhos para a sociedade, tendo em vista que, possivelmente, as mulheres recuperadas retornam ao trabalho e garantem produtividade.
24Este estudo apresenta limitações inerentes às análises parciais de custo da doença, por não incluir custos diretos médicos e não médicos (assistenciais, familiares ou funerários) nem custos indiretos do absenteísmo por morbidade gestacional, nem tempo perdido por familiares para acompanhamento da mulher.
13,26 Outra limitação refere-se ao uso de um modelo estático, típico desses estudos, que não incorpora os efeitos das mortes sobre o capital humano e o crescimento econômico.
13,26 Além disso, não foram contabilizados o trabalho doméstico e de cuidado familiar, invisível nas contas nacionais, apesar de seu valor econômico e social. Essa exclusão tende a subestimar o impacto real das perdas produtivas femininas, o que pode limitar a alocação adequada de recursos financeiros e técnicos para a atenção aos serviços de saúde materna que salvaria vidas.
28,29Como fortaleza, destaca-se a qualidade das informações vitais na região, onde todos os óbitos femininos são investigados pelos comitês de mortalidade materna, minimizando o subregistro, principalmente dos óbitos tardios. Ressalta-se que pela legislação brasileira, todos os óbitos maternos devem ser discutidos e analisados pelo CEMM.
16Ainda que não se tenha ponderado sobre as perdas intangíveis, o custo da dor e do sofrimento dos membros da família antes da ocorrência da morte e do luto com a perda, não se pode dizer que o valor econômico é zero. No entanto, dados relevantes destas variáveis só poderiam ser obtidos mediante pesquisas sobre disposição de pagar.
26A atribuição do rendimento médio nominal feminino buscou compensar a ausência de valoração do trabalho não pago, estratégia comum em estudos de custo social.
24,25 O estudo reforça que a mortalidade materna acarreta perdas econômicas expressivas e que a inclusão do custo indireto amplia a compreensão do impacto social da morte materna, apoiando decisões de política pública voltadas ao cuidado da mulher no ciclo gravídico-puerperal.
A mortalidade materna acarreta significativas perdas econômicas e sociais para a sociedade. A mensuração dos custos indiretos e dos APVP evidencia o impacto das mortes prematuras de mulheres em idade produtiva. Esses resultados reforçam a necessidade de políticas integradas de saúde e proteção social, voltadas à prevenção de óbitos evitáveis e à valorização do papel econômico e reprodutivo das mulheres no ciclo gravídico-puerperal.
Referências1. Freitas-Júnior RAO. Mortalidade materna evitável enquanto injustiça social. Rev Bras Saúde Mater Infant. 2020; 20 (2): 615-22.
2. Souza JP, Belissimo-Rodrigues F, Santos LL. Maternal Mortality: An Eco-Social Phenomenon that Calls for Systemic Action. Rev Bras Ginecol Obstet. 2020; 42 (4): 169–73.
3. World Health Organization (WHO). Trends in maternal mortality 2000 to 2017: estimates by WHO, UNICEF, UNFPA, World Bank Group and the United Nations Population Division. Geneva: WHO; 2019. [acesso em 2019 Jul 20]. Disponível em:
https://www.unfpa.org/sites/default/files/pub-pdf/Maternal_mortality_report.pdf4. United Nations. General Assembly, 2015. Resolution adopted by the General Assembly on 25 September 2015 (A/RES/70/1). Transforming our world: the 20230 Agenda for Sustainable Development. New York; 2015. [acesso em 2019 Jul 20]. Disponível em:
https://www.un.org/en/development/desa/population/migration/generalassembly/docs/globalcompact/A_RES_70_1_E.pdf5. SzwarcwaldCL, Escalante JJC, Rabello Neto, DL, Souza Júnior PRB, Victora CG. Estimação da razão de mortalidade materna no Brasil, 2008-2011. Cad Saúde Pública. 2014; 30 (Supl. 1): S71-83.
6. Moran PS, Wuytack F, Turner M, Normand C, Brown S, Begley C,
et al. Economic burden of maternal morbidity - A systematic review of cost-of-illness studies. PloSOne. 2020; 15 (1): e0227377.
7. Santamaría BAM, Gutiérrez Ramírez JA, Herrera Villalobos JE, Ibarra Estrada E, López Esquivel MA, Zerón HM. Costo de la Atención Hospitalaria y Años de Vida Perdidos por la Muerte Materna. Salud Adm. 2018; 5 (13): 23-30.
8. Kes A, Ogwang S, Pande RP, Douglas Z, Karuga R, Odhiambo FO,
et al. The economic burden of maternal mortality on households: evidence from three sub-counties in rural western Kenya. Reprod Health. 2015; 12 (Suppl. 1): S1-3.
9. Banke-Thomas A, Abejirinde IO, Ayomoh FI, Banke-Thomas O, Eboreime EA, Ameh CA. The cost of maternal health services in low-income and middle-income countries from a provider's perspective: a systematic review. BMJ Glob Health. 2020; 5 (6): e002371.
10. Ministério da Saúde (BR). Secretaria de Ciência, Tecnologia e Insumos Estratégicos. Departamento de Ciência e Tecnologia. Diretrizes metodológicas: Diretriz de Avaliação Econômica. 2
a ed. Brasília (DF): Ministério da Saúde; 2014. [acesso em 2019 Jul 20]. Disponível em:
https://bvsms.saude.gov.br/bvs/publicacoes/diretrizes_metodologicas_diretriz_avaliacao_economica.pdf11. Drummond MF, Sculpher MJ, Claxton K, Stoddart GL, Torrance GW. Methods for the Economic Evaluation of Health Care Programmes. 4
a ed. Oxford: Oxford University Press; 2015.
12. Gonçalves MA, Alemão MM. Avaliação econômica em saúde e estudos de custos: uma proposta de alinhamento semântico de conceitos e metodologias. Rev Médica de Minas Gerais. 2018; 28 (Supl. 5): e-S280524.
13. Jo C. Cost-of-illness studies: concepts,scopes and, methods. Clin Mol Hepatol. 2014; 20 (4): 3327-37.
14. Organização Mundial da Saúde (OMS). CID-10 Classificação Estatística Internacional de Doenças e Problemas Relacionados à Saúde. 10
a revisão. São Paulo: EDUSP; 1995.
15. Secretaria de Saúde do Estado de Pernambuco. Plano Diretor de Regionalização. Pernambuco; 2011. [acesso em 2019 Jul 31]. Disponível em:
http://portal.saude.pe.gov.br/sites/portal.saude.pe.gov.br/files/pdrconass-versao_final1.doc_ao_conass_em_jan_2012.pdf16. Carvalho PI, Vidal SA, Figueirôa BQ, Vanderlei LCM, Figueiredo JN, Frias PG,
et al. Comitê de mortalidade materna e a vigilância do óbito em Recife no aprimoramento das informações: avaliação ex-ante e ex-post. Rev Bras Saúde Mater Infant. 2023; 23: e20220254.
17. Governo de Pernambuco. Base de Dados do Estado de Pernambuco. Esperança de vida ao nascer -período de referência 1991 a 2010. [
Internet]. [acesso em 2019 Jul 31]. Disponível em:
http://www.bde.pe.gov.br/visualizacao/Visualizacao_formato2.aspx?CodInformacao=494&Cod=318. Romeder JM, Mcwhinnie JR. Le développement dês années potentielles de vie perdues comme indicateur de mortalité prématurée. Rev Epidemiol Santé Publique. 1978; 26 (1): 97-115.
19. Instituto Brasileiro de Geografia e Estatística (IBGE). Diretoria de Pesquisas, Coordenação de Trabalho e Rendimento. PNAD Contínua - Pesquisa Nacional por Amostra de Domicílios Contínua. [
Internet]. [acesso em 2019 Jul 31]. Disponível em:
https://www.ibge.gov.br/estatisticas/sociais/rendimento-despesa-e-consumo/9173-pesquisa-nacional-por-amostra-de-domicilios-continua-trimestral.html?edicao=20653&t=downloads20. Banco Central do Brasil (BCB). Cotações e boletins. [
Internet]. [acesso em 2019 Jul 31]. Disponível em:
https://www.bcb.gov.br/estabilidadefinanceira/historicocotacoes21. World Bank. PPP convertion factor. World Bank. Databank. World Devepment Indicator. (Dados do Brasil). [
Internet]. [acesso em 2019 Jul 31]. Disponível em:
https://databank.worldbank.org/Exchange-Rate/id/dd21403#22. Maximova K, Rozen S, Springett J, Stachenko S. The use of potential years of life lost for monitoring premature mortality from chronic diseases: Canadian perspectives. Can J Public Health. 2016; 107 (2): e202-4.
23. Fernandes NM, Silva JSGS, Varela DV, Lopes ED, Soares JdJX. The economic impact of premature mortality in Cabo Verde: 2016–2020. PLoS ONE. 2023; 18 (5): e0278590.
24. Kirigia JM, Mwabu GM, Orem JN, Muthuri RDK. Indirect cost of maternal deaths in the WHO African region in 2010. BMC Pregnancy Childbirth. 2014; 14 (299): 1-10.
25. GDB 2016 Causes of Death Collaborators. Causes of Death Collaborators. Global, regional, and national age-sex specific mortality for 264 causes of death, 1980–2016: a systematic analysis for the Global Burden of Disease Study 2016. Lancet. 2017; 390: 1151-210.
26. Roldós MI, Corso P, Ingels J. How much are Ecuadorians Willing to Pay to Reduce Maternal Mortality? Results from a Pilot Study on Contingent Valuation. Int J MCH AIDS. 2017; 6 (1): 1-8.
27 White RS, Lui B, Bryant-Huppert J, Chaturvedi R, Hoyler M, Aaronson J. Economic burden of maternal mortality in the USA, 2018-2020. J Comp Eff Res. 2022; 11 (13): 927-33.
28. Melo HP, Morandi L. Measuring unpaid work in Brazil: a methodological proposal. Econ Soc (Campinas). 2021; 30 (71): 187-210.
29. Santos C, Simões A. Estatísticas do uso do tempo: classificações e experiências no Brasil e no mundo. In: Simões A, Athias L, Botelho L (org). Panorama nacional e internacional da produção de indicadores sociais: grupos populacionais específicos e uso do tempo. Rio de Janeiro: IBGE, Coordenação de População e Indicadores Sociais; 2018. p.309-41.
Contribuição dos autoresCarvalho PI, Frias PG, Vidal AS, Figueirôa BQ: concepção, delineamento, análise e interpretação dos dados, redação do manuscrito. Assunção RS: delineamento, análise e interpretação dos dados. Vanderlei LCM, Frutuoso LALM: análise e interpretação dos dados. Todos os autores aprovaram a versão final do artigo e declaram não haver conflito de interesse.
Disponibilidade de DadosTodo o conjunto de dados que dá suporte aos resultados deste estudo foi publicado no próprio artigo.
Recebido em 8 de Outubro de 2025
Versão final apresentada em 10 de Outubro de 2025
Aprovado em 14 de Outubro de 2025
Editor Associado: Alex Sandro Rolland
 ; Paulo Germano Frias2
; Paulo Germano Frias2 ; Barbara Queiroz Figueroa3
; Barbara Queiroz Figueroa3 ; Lygia Carmen de Moraes Vanderlei4
; Lygia Carmen de Moraes Vanderlei4 ; Romildo Siqueira Assunção5
; Romildo Siqueira Assunção5 ; Luciana Alves Lima de Melo Frutuoso6
; Luciana Alves Lima de Melo Frutuoso6 ; Suely Arruda Vidal7
; Suely Arruda Vidal7