RESUMO
OBJETIVOS: estimar a proporção de soroconversão da criança exposta ao HIV e verificar os fatores de risco associados, no período de 2007-2017 em Santa Catarina.
MÉTODOS: o delineamento utilizado foi de coorte histórica e os dados obtidos no Sistema de Informação de Agravos de Notificação (SINAN) que registra as gestantes infectadas e as crianças expostas ao HIV. As crianças foram acompanhadas pelo serviço de saúde desde o nascimento até o 18º mês de vida, para determinar a ocorrência de soroconversão pelo HIV.
RESULTADOS: foram identificadas 5.554 gestantes infectadas pelo HIV com média de idade de 26,7±6,5 anos, predomínio da raça branca, baixa escolaridade e que receberam o diagnóstico para o HIV até o 2º trimestre gestacional. Foram incluídas 4.559 fichas de crianças expostas ao HIV, das quais 130 casos (2,9%) de soroconversão foram confirmados. O não uso de antirretroviral durante a gestação (OR=9,31, IC95%=5,97-14,52; p<0,001) e aleitamento materno (OR=3,10, IC95%=1,34-7,20; p=0,008) foram fatores de risco independentes para a soroconversão.
CONCLUSÕES: esses dados demonstram lacunas na assistência pré-natal, quanto a adesão ao tratamento e acompanhamento de mães infectadas pelo HIV, resultando em casos novos de HIV entre crianças, que poderiam ser evitados.
Palavras-chave:
HIV, Síndrome de imunodeficiência adquirida, Soroconversão, Transmissão vertical de doença infecciosa, Fatores de risco
ABSTRACT
OBJECTIVES: to estimate the proportion of seroconversion cases among infants exposed to HIV and verify the risk factors associated.
METHODS: this was a historical cohort study conducted in the State of Santa Catarina between 2007 and 2017. The data were obtained from the Notifiable Diseases Information System (SINAN - Portuguese acronym) that records HIV-infected pregnant women and HIV-exposed infants. The public health service monitored the infants from birth to 18 months of age to determine whether HIV seroconversion occurred.
RESULTS: a total of 5,554 HIV-infected pregnant women were included in the study (mean age 26.7±6.5 years). They were predominantly white, with poor education level, and were diagnosed with HIV until the 2nd trimester of pregnancy. A total of 4,559 records of HIV-exposed infants were screened, of which 130 cases (2.9%) of seroconversion were confirmed. Non-use of antiretroviral drugs during pregnancy (OR=9.31, CI95%=5.97-14.52; p<0.001) and breastfeeding (OR=3.10, CI95%=1.34-7.20; p=0.008) were independent risk factors for seroconversion.
CONCLUSIONS: these data demonstrate gaps in prenatal care, regarding adherence to treatment and monitoring of HIV-infected mothers, resulting in new cases of HIV among children, which could be avoided.
Keywords:
HIV, Acquired Immunodeficiency Syndrome, Seroconversion, Infectious disease transmission, Vertical, Risk factors
IntroduçãoA infecção pelo HIV afeta mulheres em idade reprodutiva
1 e, no mundo, a maioria das gestações em mulheres infectadas não é intencional.
2 Mais de 90% dos casos incidentes de infecções por HIV em crianças são atribuídos à transmissão materno-infantil.
3 Ela pode ocorrer no período gestacional, no intraparto e no pós-parto durante a amamentação.
4 Segundo dados do Ministério da Saúde (MS) do Brasil, entre 2000 e 2019 houve 125.144 gestantes infectadas pelo HIV, resultando em taxa de 2,9/mil nascidos vivos. No estado de Santa Catarina (SC) houve um total de 8.642, com taxa de 6,1/mil nascidos vivos no mesmo período.
5Para atingir as metas de prevenção da transmissão materna do HIV, é essencial ampliar o teste de triagem anti-HIV e o fornecimento de terapia antirretroviral (TARV) para mulheres grávidas infectadas.
6 Portanto, é decisivo a adesão ao pré-natal e ao tratamento farmacológico durante a gravidez em casos de infecção pelo HIV, quando os períodos de pico de transmissão são altos, são fatores essenciais para suprimir ao máximo a carga viral (CV) e prevenir a transmissão vertical.
7 Estudos sugerem que crianças infectadas pelo HIV apresentam altas taxas de mortalidade, morbidade infecciosa e crescimento prejudicado em comparação com as crianças não expostas.
8No Brasil, o MS preconiza teste anti-HIV para todas as mulheres grávidas no primeiro e terceiro trimestres gestacionais, registro compulsório de casos positivos entre gestantes e de crianças expostas ao risco de transmissão, além de outras recomendações no periparto que visam impedir a soroconversão da criança.
7 O acesso aos antirretrovirais está disponível por meio dos serviços de pré-natal e nas maternidades e a amamentação não é recomendada entre parturientes infectadas pelo HIV.
7,9Diversos fatores podem estar associados à transmissão vertical e soroconversão da infecção pelo HIV na criança, como os socioeconômicos, desconhecimento do
status sorológico, CV elevada, parto vaginal e aleitamento materno.
10,11 O diagnóstico tardio da infecção pelo HIV e a não adesão à TARV são fatores que podem contribuir para a soroconversão da criança.
4,12 Desta forma, para eliminar a transmissão vertical do HIV é essencial identificar e controlar os fatores que contribuem para a cadeia de transmissão viral.
13Mesmo com as intervenções para impedir a transmissão vertical do HIV, ela ainda é uma realidade. Entre 2008 e 2018 houve aumento 38,1% de casos de gestantes infectadas,
5 o que aponta para o risco potencial de transmissão vertical. No entanto, dados de recém-nascidos de mães infectadas pelo HIV são escassos, justificando a realização do presente estudo.
O objetivo deste estudo é estimar a proporção de soroconversão das crianças expostas ao HIV em SC, no período de 2007-2017, e os fatores de risco associados.
MétodosEstudo epidemiológico com delineamento de coorte histórica. Foi realizado um levantamento de crianças (0-18 meses) expostas ao HIV que nasceram entre 1º de janeiro de 2007 a 31 de dezembro de 2017, em SC. Os dados foram coletados do Sistema de Informação de Agravos de Notificação (SINAN) do MS a partir das Fichas de Investigação de Gestante HIV+ e Criança Exposta ao HIV. As crianças foram acompanhadas pelo serviço de saúde desde o nascimento até o 18º mês de vida, para determinar a ocorrência de soroconversão pelo HIV. Os dados individualizados, porém, anônimos, foram cedidos pela Diretoria de Vigilância Epidemiológica de SC. Foi considerada criança infectada pelo HIV aquela assim definida na evolução de caso, no fechamento do critério diagnóstico, além dos óbitos relacionados ao HIV/AIDS registrados na ficha de notificação do SINAN.
O protocolo do MS
14 vigente no período em estudo determinava que toda mulher gestante infectada pelo HIV fosse notificada, sendo feita a atualização do caso quanto ao desfecho gestacional (nascido vivo, natimorto ou aborto). No caso da criança exposta ao HIV ela seria notificada ao nascimento, sendo o diagnóstico de soroconversão feito mediante dois exames de CV. Considera-se a criança sem indício de infecção quando houver dois resultados consecutivos de CV indetectáveis, e infectada caso haja dois resultados consecutivos de CV acima de 5.000 cópias/ml. Recomenda-se realizar a sorologia anti-HIV nas crianças com 18 meses ou mais. Portanto, os serviços de saúde municipais conseguem atualizar a mesma notificação, a partir do acompanhamento da criança exposta ao HIV até essa idade. Confirmada a soroconversão, é feita a notificação de criança infectada pelo HIV.
14Foram incluídos no estudo todas as gestantes com diagnóstico de infecção pelo HIV e a exposição vertical de seus filhos entre zero e 18 meses, de ambos os sexos, residentes em SC e notificados no SINAN no período de estudo. Foram coletados dados sociodemográficos maternos, da gestação, do parto e do periparto, e dados relativos à criança constantes nas respectivas fichas de notificação compulsória.
O desfecho deste estudo foi a confirmação da soroconversão durante o período de acompanhamento da criança (até 18 meses de idade). Foi considerado soroconversão as crianças infectadas e as que morreram tendo menção a aids, infecção pelo HIV ou investigação inconclusiva na declaração de óbito de acordo com a determinação do Protocolo do MS,
14 conforme registrado no SINAN. Foram estudadas as seguintes variáveis maternas: idade (em anos, agrupadas em faixas etárias de 12-19, 20-29, 30-39, 40-49 e ≥50 anos), raça/cor da pele (branca, preta, parda, indígena, amarela), escolaridade (não alfabetizado, 0-8 e >8 anos de estudo), e zona de residência (rural, urbana ou periurbana); fatores associados à transmissão vertical: se fez pré-natal (sim ou não), momento do diagnóstico (1º, 2º ou 3º trimestre), uso de TARV durante a gestação e no momento do parto (sim ou não), tipo de parto (vaginal ou cesariana), evolução da gestação (aborto, natimorto ou nascido vivo) e uso de TARV pelo neonato (sim ou não). Também foram incluídas variáveis relativas às crianças: sexo (masculino ou feminino), raça/cor da pele (branca, preta, parda, indígena, amarela), profilaxia oral (sim ou não), tempo de uso de TARV pós-parto (em semanas), aleitamento materno e cruzado (sim ou não) e desfecho do caso (infectado, não infectado, óbito por aids ou outras causas, provável não infecção, transferência, em andamento ou perda de seguimento). Os dados não encontrados nos registros foram apresentados como ignorados.
Os bancos de dados digitais (da gestante e da criança exposta ao HIV) obtidos foram exportados para o
software IBM SPSS Statistics
®, versão 21 (IBM
®, Armonk, New York, USA). Foram realizadas análises descritivas, sendo as variáveis categóricas expressas em proporções e as variáveis numéricas expressas em média e desvio-padrão (DP). O teste de Kolmogorov-Smirnov foi aplicado para se verificar a normalidade das variáveis quantitativas. A proporção de soroconversão foi calculada pelo número de casos de infecção pelo HIV confirmados em relação ao total de crianças expostas na gestação x 100.
Para verificar os fatores de risco para a soroconversão do HIV em crianças nascidas de mães infectadas, foi calculada a estimativa de risco pelo
Odds ratio (OR), com Intervalo de Confiança (IC) de 95%. Para ajuste dos fatores de confundimento, utilizou-se a regressão logística múltipla pelo método
Enter, incluindo no modelo todas as variáveis que apresentaram valor de
p<0,20na análise bivariada. O nível de significância estatística adotado neste estudo foi de 5% (
p<0,05).
Este estudo foi aprovado pelo Comitê de Ética em Pesquisa (CEP) da Universidade do Sul de Santa Catarina sob parecer n⁰ 3.137.377, CAAE 03393418.5.0000.5369 em 8 de fevereiro de 2019.
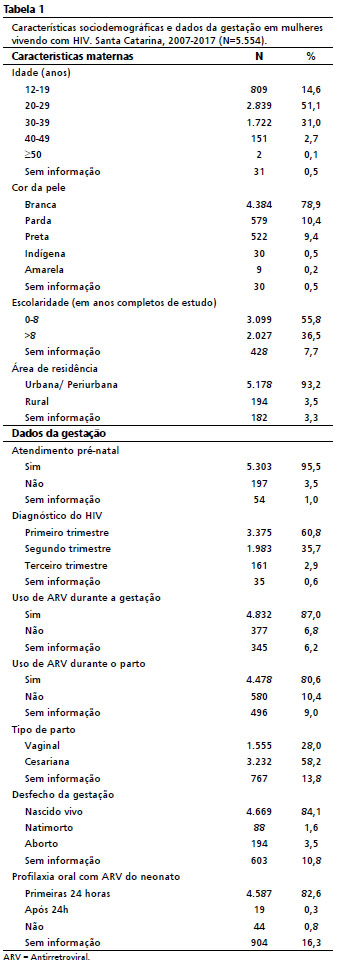
ResultadosForam analisadas 5.554 fichas de gestantes soropositivas para o HIV. Na Tabela 1 são apresentadas as características das mães vivendo com HIV e dados referentes ao acompanhamento gestacional. Houve predomínio de mulheres jovens (até 29 anos), com média de idade de 26,7 anos (DP±6,5), da raça branca, baixa escolaridade (até oito anos de estudo), residentes em zona urbana, que realizaram acompanhamento pré-natal, receberam o diagnóstico para o HIV até o 2º trimestre gestacional, usaram terapia antirretroviral na gestação e no parto, com desfecho de crianças nascidas vivas e que receberam profilaxia antirretroviral nas primeiras 24 horas após o nascimento.
Foram incluídas 4.559 fichas de crianças expostas ao HIV, ou seja, nascidas das mães vivendo com HIV. A Tabela 2 apresenta as características demográficas e relativas à profilaxia para infecção pelo HIV por via vertical. Observou-se predomínio de crianças da raça branca (79,8%), nascidas por parto cesariana (66,3%), que receberam profilaxia antirretroviral oral no periparto por seis semanas (64,9%) e não receberam aleitamento materno ou cruzado (94,4%).
A soroconversão ocorreu em 2,9% das crianças expostas. A Tabela 3 apresenta os resultados das análises de associação para investigação de fatores de risco à soroconversão. Observou-se que o não uso de antirretroviral durante a gestação (OR=9,31, IC95%=5,97-14,52;
p<0,001) e o aleitamento materno (OR=3,10, IC95%=1,34-7,20;
p=0,008) foram fatores de risco independentes para a ocorrência da soroconversão ao HIV. O uso de antirretroviral no parto (
p=0,092), o tipo de parto (
p=0,247) e o uso de antirretroviral pelo recém-nascido após o nascimento (
p=0,923) não foram fatores associados à ocorrência de soroconversão para a infeção pelo HIV neste estudo (Tabela 3).
DiscussãoNa amostra estudada a soroconversão foi confirmada em 2,9% dos casos, sendo associada a prática de aleitamento materno e ao não uso de antirretroviral durante a gestação. Isso pode ser decorrência de comportamentos de risco ou falta de conhecimento das mães das crianças infectadas, como a dificuldade de adesão ao tratamento farmacológico e à negligência quanto aos cuidados profiláticos.
5A baixa escolaridade das gestantes vivendo com HIV demonstrada, corrobora com outros estudos realizados no Brasil e no mundo,
4,15-17 que evidenciaram baixo nível de escolaridade nessa parcela da população. O nível de escolaridade é um importante indicador análogo às variáveis socioeconômicas
17,18 e a baixa escolaridade contribui para a não assimilação de informações, dificultando a adesão às práticas de prevenção, aumentando o risco da transmissão vertical.
4,19 Em relação a faixa etária, semelhante a outros achados,
15,17,20 os resultados mostram maior percentual de casos em mulheres adultas jovens. No Brasil, a faixa etária mais acometida pelo HIV/aids em gestantes é entre 20 e 24 anos
21 correspondentes a mulheres, em geral, no início da idade reprodutiva, o que reforça a necessidade de atenção a esse público no intuito de reduzir o risco de transmissão vertical.
22 Essa realidade também é evidenciada nos países africanos, especialmente na África Subsaariana.
9Em relação à raça, a branca foi a mais prevalente com 78,9% das mulheres, corroborando com dados brasileiros que demonstram o maior número de casos de HIV/aids entre o grupo de pessoas da raça branca.
5 Essa realidade contrasta com dados internacionais, uma vez que o HIV é mais prevalente entre pessoas da raça negra, que por vezes são mais vulneráveis por sua condição socioeconônica.
23 Deve-se refletir se esses dados possam estar influenciados pela desigualdade social em relação à raça, em que mulheres negras e pardas podem ter menor acesso à testagem anti-HIV e ao atendimento em serviços de saúde. Contudo, dados do Instituto Brasileiro de Geografia e Estatística
24 indicam que a maioria da população brasileira se declara branca, especialmente no Estado de SC, devido a colonização de descendentes europeus nas diversas regiões do Estado.
Os resultados deste estudo reforçam a importância do pré-natal para o diagnóstico precoce da infecção pelo HIV com vistas ao tratamento oportuno, pois a maioria das mulheres foi diagnosticada no primeiro trimestre gestacional. Dados semelhantes foram encontrados por estudos nos municípios de Santa Maria (RS)
17 e Belo Horizonte (MG).
25 Mulheres podem apresentar risco persistente de infecção pelo HIV na gravidez e pós parto, razão pela qual existe a recomendação para testagem no primeiro e terceiro trimestre gestacionais, e recentemente se recomenda a testagem anti-HIV durante o aleitamento materno.
26 O diagnóstico precoce é essencial para a prevenção da transmissão vertical do HIV, pois permite a implementação de medidas clínicas, para reduzir a mortalidade e a progressão da doença.
27O diagnóstico tardio e o desconhecimento das formas de transmissão do HIV podem contribuir para o aumento do número de casos em neonatos, sobretudo pela carga viral materna elevada.
26 Estima-se que a triagem dos casos atinja apenas 58,3% dos casos esperados de grávidas infectadas pelo HIV, o que contribui para o número de casos de crianças infectadas por via vertical.
28O aleitamento materno e o não uso de TARV durante a gestação foram fatores de risco independentes à transmissão vertical, resultando em proporção de 2,9% de soroconversão do HIV. Estudo na cidade de São Luís (MA)
22 também encontrou associação entre amamentação e infecção pelo HIV em crianças. Em consonância a estes achados, um estudo no Sul de Santa Catarina
16 concluiu que o aleitamento materno e o não uso de antirretroviral durante a gestação foram fatores de risco para a soroconversão do HIV. Em estudos conduzidos em outros países também se verifica a não adesão ao protocolo de profilaxia da transmissão vertical entre os fatores associados à transmissão vertical, especialmente quando a infecção materna ocorre durante a gravidez ou no período pós-parto.
4,26Estes dados refletem a falta de seguimento das mães ao protocolo recomendado para a profilaxia da transmissão vertical, o que demonstra falhas no processo de captação e busca ativa de gestantes que faltam à consulta pré-natal.
16 No ano de 2017, no Brasil,23,2% das mulheres infectadas pelo HIV apresentaram adesão insuficiente ao tratamento e 9% estavam em situação de abandono da TARV. Esses dados representam um total de 48.476 mulheres que não tiveram adesão adequada e 18.898 que abandonaram o tratamento.
29 Desta forma,assim como identificar a infecção viral e iniciar a TARV precocemente, é importante que haja vinculação e retenção das mulheres aos serviços de saúde para que elas tenham o máximo de benefício do atendimento.
12 A baixa adesão ou abandono de tratamento antirretroviral também foi observada em outros países, tanto no período gestacional, quando no pós-parto.
3O conhecimento do perfil de gestantes infectadas pelo HIV é fundamental para a elaboração de estratégias mais eficazes no controle da transmissão vertical, além de avaliar a qualidade do sistema de saúde e determinar a vulnerabilidade das mulheres.
13 A eliminação da transmissão vertical do HIV foi estabelecida como prioridade nacional para os anos de 2019 e 2020, com meta de reduzir para menos de 2% o número de casos de HIV em crianças ou torná-lo inexistente.
30Dentre as limitações do estudo está a possibilidade de existir subnotificação ou atrasos na notificação. Há que se considerar que as mulheres de maior vulnerabilidade social podem não ter tido acesso aos serviços nem mesmo para diagnóstico do HIV, tampouco para o adequado acompanhamento do caso. Por se tratar de um estudo de coorte retrospectiva utilizando-se bancos secundários, com grande percentual de dados ignorados, as conclusões devem ser analisadas com cautela. Além disso, o anonimato dos bancos de dados impediu acompanhar a evolução dos casos desde a gestação, e viabilizar a consulta aos dados do Sistema de Informação de Exames Laboratoriais e do Sistema de Controle Logístico de Medicamentos para verificar carga viral, imunidade materna, e adesão à TARV.
Com base nos achados do presente estudo, mais de 4.500 crianças nascidas em SC no período de 2007 a 2017 foram expostas ao HIV por via vertical e a soroconversão foi confirmada em 2,9% dos casos. A soroconversão foi associada ao não uso de terapia antirretroviral durante a gestação e ao aleitamento materno.
Considerando que há poucos estudos que analisam os fatores de risco envolvidos na soroconversão dos neonatos, os resultados apresentados identificam lacunas na assistência pré-natal, quanto à adesão ao tratamento e acompanhamento pós-parto, e podem subsidiar o fortalecimento de políticas de assistência à mulher durante a gravidez, parto e puerpério, que avancem na redução da transmissão vertical e da soroconversão de crianças expostas ao HIV.
Referências1. World Health Organization (WHO). PMTCT strategic vision 2010-2015: Preveting mother-to-child transmission of HIV to reach the UNGASS and Millennium Developement Goals [Internet]. Geneva: WHO; 2010. [acesso em 2021 Fev 10]. Disponível em:
http://www.who.int/hiv/pub/mtct/strategic_vision/en/2. Bongomin F, Chelangat M, Eriatu A, Chan Onen B, Cheputyo P, Godmercy SA,
et al. Prevalence and factors associated with contraceptive use among HIV-infected women of reproductive age attending infectious disease clinic at Gulu Regional Referral Hospital, Northern Uganda. Biomed Res Int. 2018 Jun; 2018: 9680514.
3. Omonaiye O, Kusljic S, Nicholson P, Manias E. Medication adherence in pregnant women with human immunodeficiency virus receiving antiretroviral therapy in sub-Saharan Africa: a systematic review. BMC Public Health. 2018 Jun; 18 (1): 805.
4. Belachew A, Tewabe T, Malede GA. Prevalence of vertical HIV infection and its risk factors among HIV exposed infants in East Africa: a systematic review and meta-analysis. Trop Med Health. 2020 Oct; 48: 85.
5. Ministério da Saúde (BR). Secretaria de Vigilância em Saúde. Departamento de Doenças de Condições Crônicas e Infecções Sexualmente Transmissíveis. Boletim Epidemiológico. Número Especial HIV/Aids 2019. [acesso em 2020 fev 18]. Disponível em:
http://www.aids.gov.br/pt-br/pub/2019/boletim-epidemiologico-de-hivaids-20196. Schnack A, Rempis E, Decker S, Braun V, Rubaihayo J, Busingye P,
et al. Prevention of Mother-to-Child Transmission of HIV in Option B+ Era: uptake and adherence during pregnancy in Western Uganda. AIDS Patient Care STDS. 2016 Mar; 30 (3): 110-8.
7. Ministério da Saúde (BR). Secretaria de Vigilância em Saúde. Protocolo clínico e diretrizes terapêuticas para prevenção da transmissão vertical de hiv, sífilis e hepatites virais. Brasília (DF): Ministério da Saúde; 2019. [acesso em 2020 fev 18]. Disponível em:
https://portaldeboaspraticas.iff.fiocruz.br/wp-content/uploads/2021/08/miolo_pcdt_tv_08_2019.pdf8. Anderson K, Kalk E, Madlala HP, Nyemba DC, Kassanjee R, Jacob N,
et al. Increased infectious-cause hospitalization among infants who are HIV-exposed uninfected compared to HIV-unexposed. AIDS. 2021 Nov; 35 (14): 2327-39.
9. United Nations AIDS (UNAIDS). Eliminating mother-to-child transmission of HIV and scaling up paediatric care of HIV in western and central Africa [Internet]. 2015. [acesso em 2020 fev 18]. Disponível em:
http://www.unaids.org/en/resources/presscentre/featurestories/2015/november/20151125_Dakar10. Succi RCDM. Mother-to-child transmission of HIV in Brazil during the years 2000 and 2001: results of a multi-centric study. Cad Saúde Pública. 2007; 23 (Suppl. 3): S379-89.
11. Pan American Health Organization (PAHO). Elimination of mother-to-child transmission of HIV and syphilis in the Americas. Update. 2016. Washington (DC): PAHO; 2017. [acesso em 2020 fev 18]. Disponível em:
https://iris.paho.org/bitstream/handle/10665.2/34072/9789275119556-eng.pdf?sequence=4&isAllowed=y12. Redmond AM, McNamara JF. The road to eliminate mother-to-child HIV transmission. J Pediatr (Rio J). 2015; 91 (6): 509-11.
13. Prado TN, Brickley DB, Hills NK, Zandonade E, Moreira-Silva SF, Miranda AE. Factors Associated with Maternal-Child Transmission of HIV-1 in Southeastern Brazil: A Retrospective Study. AIDS Behav. 2018 Jul; 22 (Supl. 1): 92-8.
14. Ministério da Saúde (BR). Protocolo Clínico e Diretrizes Terapêuticas para Manejo da Infecção pelo HIV em Crianças e Adolescentes. Brasília (DF): Ministério da Saúde; 2018. [acesso em 2020 fev 18]. Disponível em:
https://portaldeboaspraticas.iff.fiocruz.br/wp-content/uploads/2019/08/pcdt_infantil_04_2019_web.pdf15. Silva CM, Alves RS, Santos TS, Bragagnollo GR, Tavares CM, Santos AAP. Panorama epidemiológico do HlV/aids em gestantes de um estado do Nordeste brasileiro. Rev Bras Enferm. 2018; 71 (Supl. 1): 613-21.
16. Oliveira KWK, Oliveira SK, Barranco ABS, Hoffmann T, Duarte CS, Nazário RF,
et al. Transmissão vertical do HIV na Região Sul de Santa Catarina, 2005-2015: análise dos fatores de risco para soroconversão em nascidos vivos. Rev Bras Saúde Mater Infant. 2018; 18 (3): 471-9.
17. Konopka CK, Beck ST, Wiggers D, Silva AK, Diehl FP, Santos FG. Perfil clínico e epidemiológico de gestantes infectadas pelo HIV em um serviço do sul do Brasil. Rev Bras Ginecol Obstet. 2010; 32 (4): 184-90.
18. Galvão JMV, Costa ACM, Galvão JV. Demographic and socio-demographic profile of people living with HIV / AIDS. Rev Enferm UFPI. 2017; 6 (1): 4-8.
19. Jordão BA, Espolador GM, Finochio Sabino AMN, Tavares BB. Conhecimento da gestante sobre o HIV e a transmissão vertical em São José do Rio Preto, São Paulo, Brasil. Rev Bras Pesq Saúde. 2016; 18 (2): 26-34.
20. Pimenta A, Duarte G, Couto-Fernandez J, Correa I, Melli P, Quintana S. Gestantes HIV: Características Clínicas e Sociodemográficas. Rev Atenc Saúde. 2015; 13 (45): 20-5.
21. Ministério da Saúde (BR). Secretaria de Vigilância em Saúde. Programa Nacional de DST e Aids. Recomendações para profilaxia da transmissão vertical do HIV e terapia antirretroviral em gestantes. Brasília (DF): Ministério da Saúde; 2010. [acesso em 2021 jun 30]. Disponível em:
https://bvsms.saude.gov.br/bvs/publicacoes/recomendacoes_profilaxia_transmissao_vertical_hiv_5ed.pdf22. Silva MJMS, Mendes WS, Gama MEA, Chein MBC, Veras DS. Perfil clínico-laboratorial de crianças vivendo com HIV / AIDS por transmissão vertical em uma cidade do Nordeste brasileiro. Rev Soc Bras Med Trop. 2010; 43 (1): 32-5.
23. Sullivan PS, Satcher Johnson A, Pembleton ES, Stephenson R,
et al. Epidemiology of HIV in the USA: epidemic burden, inequities, contexts, and responses. Lancet. 2021; 397 (10279): 1095-106.
24. Instituto Brasileiro de Geografia e Estatística (IBGE). População chega a 205,5 milhões, com menos brancos e mais pardos e pretos. [internet]; 2017. [acesso em 2021 jun 30]. Disponível em:
https://agenciadenoticias.ibge.gov.br/agencia-noticias/2012-agencia-de-noticias/noticias/18282-populacao-chega-a-205-5-milhoes-com-menos-brancos-e-mais-pardos-e-pretos#:~:text=n%C3%A3o%20estar%20dispon%C3%ADveis.-,Popula%C3%A7%C3%A3o%20chega%20a%20205%2C5%20milh%C3%B5es%2C%20com%20menos%20brancos,e%20mais%20pardos%20e%20pretos&text=Entre %202012%20e%202016%2C%20enquanto,%2C%20totalizando%2090%2C9%20milh%C3%B5es25. Romanelli R, Kakehasi F, Tavares M, Melo V, Goulart L, Aguiar R. Perfil das gestantes infectadas pelo HIV atendidas em pré-natal de alto risco de referência de Belo Horizonte. Rev Bras Saúde Matern Infant. 2006; 6 (3): 329-34.
26. Drake AL, Wagner A, Richardson B, John-Stewart G. Incident HIV duringPregnancy and Postpartum and Risk of Mother-to-ChildHIV Transmission: A Systematic Review and Meta-Analysis. PLoS Med. 2014 Feb; 11(2): e1001608.
27. Ayala ALM, Moreira A, Francelino G. Características Socioeconômicas e Fatores Associados à Positividade para o HIV em gestantes de uma cidade do sul do Brasil. Rev APS. 2016; 19 (2): 210-20.
28. Rosa MC, Lobato RC, Gonçalves CV, Silva NMO, Barral MFM, Martinez AMB,
et al. Evaluation of factors associated with vertical HIV-1 transmission. J Pediatr (Rio J). 2015; 91 (6): 523-8.
29. Ministério da Saúde (BR). Secretaria de Vigilância em Saúde. Indicadores e dados básicos de monitoramento clínico de HIV. Brasília (DF): Ministério da Saúde; 2017. [acesso em 2021 jun 30]. Disponível em:
http://indicadoresclinicos.aids.gov.br/30. United Nations AIDS (UNAIDS). Transmissão vertical é tema da primeira reunião do GT UNAIDS de 2019. Programa Conjunto das Nações Unidas no Brasil. [internet]; 2019. [acesso em 2021 jun 30]. Disponível em:
https://unaids.org.br/2019/08/transmissao-vertical-e-tema-da-primeira-reuniao-do-gt-unaids-de-2019Recebido em 12 de Agosto de 2021
Versão final apresentada em 29 de Março de 2022
Aprovado em 30 de Março de 2022
Contribuições dos autoresCunga IVA e Schuelter-Trevisol F fizeram a concepção e planejamento do estudo. Cunga IVA, Souza BB, Rosa CMA, Iser BPM, Schuelter-Trevisol F foram responsáveis pela coleta, análise e interpretação dos dados, elaboração ou revisão do manuscrito. Todos os autores aprovaram a versão final do manuscrito, responsabilizam-se publicamente pelo seu conteúdo e declaram não haver conflito de interesse.
 ; Bianca Bittencourt de Souza 2
; Bianca Bittencourt de Souza 2 ; Claudia Maria Augusto da Rosa 3
; Claudia Maria Augusto da Rosa 3 ; Betine Pinto Moehlecke Iser 4
; Betine Pinto Moehlecke Iser 4 ; Fabiana Schuelter-Trevisol 5
; Fabiana Schuelter-Trevisol 5
